Samenvatting
Abstract
De kern
-
Slechts een minderheid van de oudere vrouwen met urine-incontinentie zoekt hulp voor de klachten.
-
Therapeutisch nihilisme lijkt bij oudere vrouwen met urine-incontinentie niet gerechtvaardigd.
-
Door oudere vrouwen te screenen op urine-incontinentie en hen actief aan te moedigen diagnostiek en behandeling te ondergaan, kan de huisarts bijdragen aan een beter gebruik van de beschikbare behandelopties en aan de verbetering van hun kwaliteit van leven.
Achtergrond
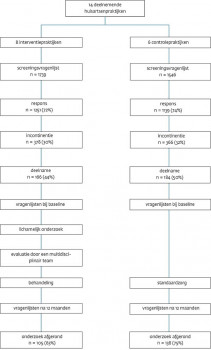
Het URINO-onderzoek
De deelnemers
Het effect van behandeling
Kwaliteit van leven
Hulpzoekgedrag
Discussie
De zin van behandeling
Kwaliteit van leven
Screenen en aanmoedigen
Aanbevelingen
Verantwoording
Literatuur
- 1.↲Ebbesen MH, Hunskaar S, Rortveit G, Hannestad YS. Prevalence, incidence and remission of urinary incontinence in women: longitudinal data from the Norwegian HUNT study (EPINCONT). BMC Urol 2013;13:27.
- 2.↲Farage MA, Miller KW, Berardesca E, Maibach HI. Pyschosocial and societal burden of incontinence in the aged population: a review. Arch Gynecol Obstet 2008;277:285-90.
- 3.↲Koch LH. Help-seeking behaviors of women with urinary incontinence: an integrative literature review. J Midwifery Womens Health 2006;51:e39-44.
- 4.↲Moore K, Dumoulin C, Bradley C, Burgio K, Chambers T, Hagen S, et al. Committee 12: Adult conservative management. In: Abrams P, Cardozo L, Khoury S, Wein A, editors. Incontinence. Report of the 5th International Consultation on Incontinence. Paris: ICUD-EAU, 2013.
- 5.↲↲↲↲↲Visser E, Dekker JH, Vermeulen KM, Messelink EJ, Schram AJ, Berger MY, et al. The effect of systematic screening of older women for urinary incontinence on treatment uptake. Maturitas 2013;74:334-40.
- 6.↲↲Teunissen D, Dekker JH, Lagro-Janssen LAM, Berghmans LCM, Uijen JHJM, Mientjes GHC, et al. NHG-Standaard Incontinentie voor urine bij vrouwen (tweede herziening). Huisarts Wet 2015;58:368-75.
- 7.↲Sandvik H, Espujna M, Hunskaar S. Validity of the incontinence severity index: comparison with pad-weighing tests. Int Urogecol J Pelvic Floor Dysfunct 2006;17:520-4.
- 8.↲Uebersax JS, Wyman JF, Shumaker SA, McClish DK, Fantl JA. Short forms to assess life quality and symptom distress for urinary incontinence in women: the Incontinence Impact Questionnaire and the Urogenital Distress Inventory. Continence Program for Women Research Group. Neurourol Urodyn 1995;14:131-9.
- 9.↲Kempen GI. Assessment of health status of the elderly: Application of a Dutch version of the MOS scale. Tijdschr Gerontol Geriatr 1992;23:132-40.
- 10.↲Avery K, Donovan J, Peters TJ, Shaw C, Gotoh M, Abrams P. ICIQ: a brief and robust measure for evaluating the symptoms and impact of urinary incontinence. Neurol Urodyn 2004;23:322-30.
- 11.↲Lamers LM, Stalmeier PF, McDonnell J, Krabbe PF, Van Busschbach JJ. Kwaliteit van leven meten in economische evaluaties: het Nederlands EQ-5D-tarief. Ned Tijdschr Geneeskd 2005;149:1574-8.
- 12.↲Visser E, De Bock GH, Messelink EJ, Schram AJ, Kollen BJ, La Bastide-van Gemert S, et al. Active encouragement of older women with urinary incontinence is primary care to undergo diagnosis and treatment: a matched-pair cluster randomized controlled study. Maturitas 2015;80:212-9.
- 13.↲Barentsen JA, Visser E, Hofstetter H, Maris AM, Dekker JH, De Bock GH. Severity, not type, is the main predictor of decreased quality of life in elderly women with urinary incontinence: a population-based study as part of a randomized controlled study in primary care. Health Qual Life Outcomes 2012;10:153.
- 14.↲Visser E, De Bock GH, Kollen BJ, Meijerink M, Berger MY, Dekker JH. Systematic screening for urinary incontinence in older women: who could benefit from it? Scand J Prim Health Care 2012;30:21-8.
- 15.↲Wilson JM, Jungner YG. [Principles and practice of mass screening for disease]. Bol Oficina Sanit Panam 1968;65:281-393.
Reacties
Er zijn nog geen reacties.