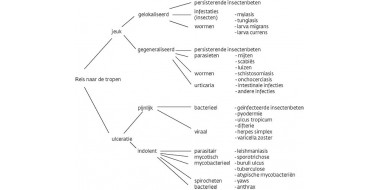
Ondanks een goede voorbereiding en hygiëne worden sommige reizigers toch tijdens of na hun reis ziek. Acute diarree komt het vaakst voor, gevolgd door koorts, huidafwijkingen, geelzucht en ongevallen. Het gaat zelden om een ernstige tropische ziekte, maar vanwege het soms zeer snelle beloop en gebrekkige kennis voelt de huisarts zich hierbij vaak ongemakkelijk. In de praktijk geeft handvatten hoe te handelen.
Wat de huisarts kan betekenen voor de reiziger vóór vertrek naar de tropen, was te lezen in het vorige nummer van In de praktijk. Dit keer wordt ingegaan op de ziektes die zich kunnen manifesteren na terugkomst. Huidaandoeningen worden daarbij buiten beschouwing gelaten, omdat de differentiële diagnostiek daarbij te breed is om hier te kunnen behandelen. In het volgende nummer van In de praktijk wordt ingegaan op reizende chronisch zieken.
Diarree
Tijdens tropische reizen heeft 20 tot 50 procent van de mensen gedurende enkele dagen last van acute diarree, 8 procent zelfs van diarree met bloed en slijm. Bij een kleine groep (ongeveer 1 procent) persisteerde de diarree na terugkomst. In ongeveer de helft van gevallen van persisterende diarree werd geen verwekker gevonden; bij ongeveer een kwart ging het om een bacteriële verwekker (vooral shigella, campylobacter en salmonella), bij een kwart om een parasiet (meestal giardia lamblia, ofwel het pantoffeldiertje) en zelden om een amoebe. Bacillaire diarree heeft een incubatietijd van enkele dagen en gaat gepaard met koorts, krampen en vaak bloederige diarree. Amoebendysenterie kent vaak een wisselend verloop en kan soms maanden duren met complicaties als een leverabces en darmperforaties. Giardiasis komt ook in onze streken regelmatig voor en geeft klachten van een opgeblazen gevoel, misselijkheid en soms een malabsorbtiesyndroom. Bij diarree die langer duurt dan tien dagen en gepaard gaat met bloed- of slijmbijmenging en algemene verschijnselen, is een feceskweek nodig om de verwekker te achterhalen en het medicamenteuze beleid te bepalen. Het blindelings voorschrijven van antibiotica is niet zinvol gezien het frequent ontbreken van een verwekker en de veelvoorkomende resistentie.
Koorts
Vele tropische ziekten kunnen koorts veroorzaken. Slechts weinig reizigers (circa 3 procent) maken een koortsperiode door tijdens of na de reis. Bij ongeveer 40 procent van hen werd geen oorzaak gevonden. Was die verwekker er wel, dan ging het meestal om malaria (60 procent), hepatitis (12 procent) en diarreeziekten (9 procent). Hoewel koortsende tropische ziekten in Nederland zeldzaam zijn, is een afwachtend beleid niet verantwoord vanwege de ernst van drie aandoeningen: malaria, (buik)tyfus en het amoebenabces. De gevreesde malaria tropica kan tot drie maanden na de reis optreden. Helaas is de veroorzaker, Plasmodium falciparum, vaak resistent tegen profylaxe. Na een incubatietijd van ongeveer een week treedt koorts op met een griepachtig beeld. Voor het stellen van de diagnose is een dikkedruppelpreparaat nodig, dat bij een vermoeden van malaria tropica direct moet worden gemaakt. Indien de uitslag in eerste instantie negatief is, moet de test na twaalf uur herhaald worden. Een patiënt met malaria tropica moet worden opgenomen. Bij (buik)tyfus gaat het om een infectie door Salmonella typhi via besmet voedsel, hoewel een aantal Salmonella paratyphi een vergelijkbaar klinisch beeld geven. De vaccinatie tegen tyfus geeft maximaal 70 procent bescherming. Na een incubatietijd van ongeveer twee weken ontstaat koorts, meestal met hoofd- en spierpijn, maar vaak zonder gastro-intestinale verschijnselen. De als typisch beschreven roseolae, relatieve bradycardie en miltvergroting worden bij een minderheid van de patiënten gevonden. De diagnose is te stellen door het kweken van bloed en ontlasting, dan wel serologie. Behandeling met antibiotica is goed mogelijk, maar de gevoeligheid van de bacterie wisselt. De laatste ernstige tropische infectie, is het amoebenabces, maar dit treedt meestal pas maanden na de besmetting op. De diagnose is te stellen met een (spoed)echografie. Er zijn verschillende minder ernstige infecties met koorts, waarvoor vaak geen behandeling nodig is. Uitgebreide differentiële diagnostiek van koortsende ziekten na terugkeer uit de tropen is geen taak voor de huisarts. Het gaat erom op basis van het reisverhaal en de profylaxe een mogelijk ernstige ziekte in te schatten en dan snel te handelen. Bij twijfel is overleg nodig met een centrum voor tropische ziekten.
Icterus
Infectieuze hepatitis komt door de slechte hygiënische omstandigheden in (sub)tropische gebieden veel voor. Veel jonge kinderen worden besmet tijdens familiebezoek in de landen rond de Middellandse Zee; bij hen is het zaak dat de huisarts mogelijke vaccinatie bespreekt. In zo'n 80 procent van de gevallen verloopt een hepatitis-A-infectie zonder symptomen, maar deze is dan wel besmettelijk. Hepatitis E komt vooral voor in India en Zuidoost-Azië en lijkt klinisch op hepatitis A. Hepatitis B, C en D worden parenteraal overgedragen. Meestal is voor hepatitis geen behandeling nodig, behalve bij agressieve vormen die dan kunnen worden behandeld met onder meer interferon. De beste preventie bestaat uit hygiënische maatregelen, voorlichting over risicogedrag en bij hepatitis B vaccinatie van risicogroepen. (LB)
Literatuur
- 0.De Wit NJ, Van Balen FAM. Van vreemd komen… Huisarts Wet 1997;40:481-5, 490.
- 0.Boomsma LJ. Clinical aspects of typhoid fever in two rural Nigerian hospitals. A prospective study. Trop Geogr Med 1988;40:97-102.
Reacties
Er zijn nog geen reacties.