Samenvatting
De kern
-
Het ovarium- of tubacarcinoom staat bekend als silent killer, aangezien de tumor veelal pas in een vergevorderd stadium wordt ontdekt. De mortaliteit ligt rond de 75%.
-
Vroegtijdige opsporing is belangrijk, maar lastig: in het algemeen gaat het om vrouwen in de menopauze met aanhoudende, vage buikklachten en/of toename van de buikomvang.
-
De standaardbehandeling is operatieve verwijdering van de tumor en eventuele uitzaaiingen in de buikholte (debulking), bij tumoren in een gevorderd stadium gevolgd door chemotherapie.
-
Nieuwe behandelingen, zoals angiogeneseremmers en intraperitoneale chemotherapie, zijn voorlopig nog matig effectief of hebben ernstige bijwerkingen.
-
Vroegtijdige opsporing van recidieven bij patiëntes die al eerder chemotherapie hebben ondergaan, is niet per se levensverlengend.
Inleiding
Etiologie
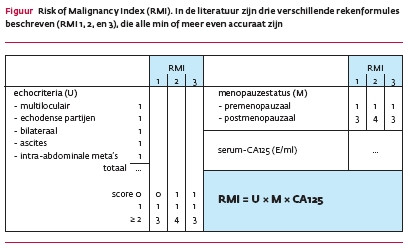
Diagnose
Behandeling
| FIGO* | Beschrijving | Indeling | |
|---|---|---|---|
| I | beperkt tot ovaria | laag stadium | |
| II | beperkt tot bekken | uitbreiding naar tuba/uterus (IIa) | |
| uitbreiding naar rest van bekken (IIb) | hoog stadium | ||
| III | uitbreiding buiten het bekken of naar lymfeklieren | ||
| IV | uitbreiding buiten de buikholte en/of parenchymateuze levermetastasen | ||
| Stadium | Initiële behandeling | Vervolgbehandeling | Nog geen consensus |
|---|---|---|---|
| FIGO I-IIA | chirurgische (complete) stadiëring | – | adjuvante chemotherapie bij risicofactoren (zoals slechte differentiatie) |
| FIGO IIB-IV | chirurgische debulking (primair of na drie kuren chemotherapie) | chemotherapie: zes kuren paclitaxel-carboplatine | - intraperitoneale chemotherapie, al dan niet gecombineerd met hyperthermie (HIPEC)- targeted therapie |
| Recidief binnen zes maanden na initiële behandeling | tweedelijnschemotherapie, bijvoorbeeld liposomaal doxorubicine | – | |
| Recidief langer dan zes maanden na initiële behandeling | opnieuw chemotherapie met paclitaxel-carboplatine | opnieuw een chirurgische debulking |
Nieuwe behandelingsmogelijkheden
Follow-up
Recidief
Aandachtspunten voor de huisarts
| Fase van de ziekte | Aandachtspunt | |
|---|---|---|
| Diagnostiek | alert zijn bij postmenopauzale vrouwen met aanhoudende buikklachten | |
| Behandeling – chirurgie | ||
| wondinfectie | overleg met de gynaecoloog | |
| postoperatieve pijn | paracetamol 4 dd 1000 mg, bij koorts overleg met de gynaecoloog | |
| wonddehiscentie | overleg met de gynaecoloog | |
| splenectomie | vaccinaties en antibiotica bij koorts in verband met verhoogd risico op infectie en sepsis | |
| Behandeling – chemotherapie | ||
| koorts > 38,5 C | direct contact met de medisch oncoloog, cave neutropenie | |
| kaalheid | informatie over pruiken via oncologieverpleegkundige | |
| tintelingen | geen behandeling mogelijk, eventueel dosisreductie | |
| misselijkheid en braken | anti-emetica volgens vast schema (bijvoorbeeld metoclopramide 4 dd 10mg) | |
| moeheid | adviseer patiënte zo actief mogelijk te blijven | |
| Palliatieve fase | ||
| ascites | ontlastende punctie in overleg met gynaecoloog/medisch oncoloog of palliatief consulent | |
Literatuur
- 1.↲Hamilton W, Peters TJ, Bankhead C, Sharp D. Risk of ovarian cancer in women with symptoms in primary care: population based case-control study. BMJ 2009;339:b2998.
- 2.↲Kurman RJ, Shih I. Molecular pathogenesis and extraovarian origin of epithelial ovarian cancer: Shifting the paradigm. Hum Pathol 2011;42:918-31.
- 3.↲Jacobs I, Oram D, Fairbanks J, Turner J, Frost C, Grudzinskas JG. A risk of malignancy index incorporating CA 125, ultrasound and menopausal stat-us for the accurate preoperative diagnosis of ovarian cancer. Br J Obstet Gynaecol 1990;97:922-9.
- 4.↲Tingulstad S, Hagen B, Skjeldestad FE, Onsrud M, Kiserud T, Halvorsen T, et al. Evaluation of a risk of malignancy index based on serum CA125, ultrasound findings and menopausal status in the pre-operative diagnosis of pelvic masses. Br J Obstet Gynaecol 1996;103:826-31.
- 5.↲Tingulstad S, Hagen B, Skjeldestad FE, Halvorsen T, Nustad K, Onsrud M. The risk-of-malignancy index to evaluate potential ovarian cancers in local hospitals. Obstet Gynecol 1999;93:448-52.
- 6.↲Du Bois A, Reuss A, Pujade-Lauraine E, Harter P, Ray-Coquard I, Pfisterer J. Role of surgical outcome as prognostic factor in advanced epithelial ovarian cancer: A combined exploratory analysis of 3 prospectively random-ized phase 3 multicenter trials: by the Arbeitsgemeinschaft Gynaekologische Onkologie Studiengruppe Ovarialkarzinom (AGO-OVAR) and the Groupe d’Investigateurs Nationaux Pour les Etudes des Cancers de l’Ovaire (GINECO). Cancer 2009;115:1234-44.
- 7.↲Vergote I, Trope CG, Amant F, Kristensen GB, Ehlen T, Johnson N, et al. Neoadjuvant chemotherapy or primary surgery in stage IIIC or IV ovarian cancer. N Engl J Med 2010;363:943-53.
- 8.↲Rutten MJ, Gaarenstroom KN, Van Gorp T, Van Meurs HS, Arts HJ, Bossuyt PM, et al. Laparoscopy to predict the result of primary cytoreductive surgery in advanced ovarian cancer patients (LapOvCa-trial): A multicentre randomized controlled study. BMC Cancer 2012;12:31.
- 9.↲Armstrong DK, Bundy B, Wenzel L, Huang HQ, Baergen R, Lele S, et al. Intraperitoneal cisplatin and paclitaxel in ovarian cancer. N Engl J Med 2006;354:34-43.
- 10.↲Alberts DS, Liu PY, Hannigan EV, O’Toole R, Williams SD, Young JA, et al. Intraperitoneal cisplatin plus intravenous cyclophosphamide versus intravenous cisplatin plus intravenous cyclophosphamide for stage III ovarian cancer. N Engl J Med 1996;335:1950-5.
- 11.↲Markman M, Bundy BN, Alberts DS, Fowler JM, Clark-Pearson DL, Carson LF, et al. Phase III trial of standard-dose intravenous cisplatin plus paclitaxel versus moderately high-dose carboplatin followed by intravenous paclitaxel and intraperitoneal cisplatin in small-volume stage III ovarian carcinoma: An intergroup study of the Gynecologic Oncology Group, South-western Oncology Group, and Eastern Cooperative Oncology Group. J Clin Oncol 2001;19:1001-7.
- 12.↲Perren TJ, Swart AM, Pfisterer J, Ledermann JA, Pujade-Lauraine E, Kristensen G, et al. A phase 3 trial of bevacizumab in ovarian cancer. N Engl J Med 2011;365:2484-96.
- 13.↲Burger RA, Brady MF, Bookman MA, Fleming GF, Monk BJ, Huang H, et al. Incorporation of bevacizumab in the primary treatment of ovarian cancer. N Engl J Med 2011;365:2473-83.
- 14.↲Rustin GJ, Van der Burg ME, Griffin CL, Guthrie D, Lamont A, Jayson GC, et al. Early versus delayed treatment of relapsed ovarian cancer (MRC OV05/EORTC 55955): A randomised trial. Lancet 2010;376:1155-63.
- 15.↲Bristow RE, Puri I, Chi DS. Cytoreductive surgery for recurrent ovarian cancer: A meta-analysis. Gynecol Oncol 2009;112:265-74.
- 16.↲Galaal K, Naik R, Bristow RE, Patel A, Bryant A, Dickinson HO. Cytoreductive surgery plus chemotherapy versus chemotherapy alone for recurrent epithelial ovarian cancer. Cochrane Database Syst Rev 2010, Issue 6. Art. No.: CD007822.
- 17.↲Boven E, Ossenkoppele GJ. Targeted therapieën tegen kanker. Huisarts Wet 2011;54:266-71.
Reacties
Er zijn nog geen reacties.