Samenvatting
Abstract
Wat is bekend?
-
Nederlandse huisartsen, en hun opleiders, zijn nogal traag met het in praktijk brengen van evidence-based medicine.
-
Huisartsopleiders doen weinig met wetenschappelijke databases zoals PubMed en Clinical Evidence.
-
Veel huisartsopleiders hebben onvoldoende tijd, kennis en vaardigheden om EBM toe te passen, of hechten er weinig belang aan.
Wat is nieuw?
-
Als huisartsopleiders op zoek zijn naar klinische informatie, raadplegen ze vooral NHG-Standaarden en Google, veel minder vaak digitale databanken of originele artikelen.
-
Slechts weinig huisartsopleiders zijn bekend met de begrippen die relevant zijn voor EBM, en nog minder kunnen die begrippen goed overdragen aan hun aios.
-
Ondanks hun gebrek aan kennis zegt een aanzienlijk deel van de huisartsopleiders geen behoefte te hebben aan scholing in EBM.
Nederlandse huisartsen zijn nogal traag met het in praktijk brengen van evidence-based medicine (EBM).12 Dat begint al in de opleiding. Als aios en opleiders een antwoord zoeken op een klinische vraag, blijkt dat ze eerder te rade gaan bij een collega of een NHG-Standaard dan bij andere (online) wetenschappelijke bronnen en dat ze weinig originele artikelen raadplegen.23 Toch is de academische vorming al sinds lang een onderdeel van de huisartsopleiding en legt Huisartsopleiding Nederland sinds een aantal jaren nadruk op het academiseren van de opleidingspraktijk en het professionaliseren van de opleiders.45 Onlangs is men aan de huisartsopleiding van UMC Groningen met dat laatste begonnen door een scholingsprogramma EBM aan te bieden. Daaraan voorafgaand onderzochten we vier dingen: (1) hoe gaan huisartsopleiders om met wetenschappelijke informatiebronnen in het begeleiden van hun aios? (2) wat is hun perceptie over hun eigen kennis van EBM en hun vermogen om die door te geven aan de aios? (3) wat is hun behoefte aan EBM-nascholing? (4) hoe staat het met hun bekendheid met patient-intervention-comparison-outcome (PICO) en hun betrokkenheid bij het critically appraised topic (CAT) dat een aios maakt?
Methode
Vragenlijst
We stelden een vragenlijst op met zeven open vragen en 74 gesloten vragen die elk drie antwoordmogelijkheden hadden. Er waren vijf algemene vragen; de overige 76 betroffen drie domeinen: (1) literatuur zoeken en gebruiken; (2) onderzoeksbegrippen; (3) PICO-CAT. Domein 1 omvatte 11 vragen over het gebruik van kennisbronnen en scholingsbehoefte. Domein 2 omvatte 54 vragen over de kennis van onderzoeksbegrippen uit epidemiologie en statistiek, en over het vermogen die kennis over te dragen op de aios. Domein 3 omvatte elf vragen over PICO en CAT.
Analyse
Tijdens de gemeenschappelijke scholingsdag van de Huisartsopleiding Groningen op 5 november 2014 vroegen we huisartsopleiders de vragenlijst – anoniem – in te vullen. De 111 aanwezige huisartsopleiders (77 mannen en 34 vrouwen) werden na een korte plenaire introductie over EBM opgesplitst in werkgroepen met tien tot twaalf leden. De werkgroepleider reikte na een korte instructie de vragenlijst uit aan de huisartsopleiders, die hem direct invulden en weer inleverden. De werkgroepleiders ontvingen zo in totaal 107 ingevulde vragenlijsten (96%).
Voor domein 2 (onderzoeksbegrippen) telden we per opleider op hoe vaak deze ‘ja’ had geantwoord op een vraag naar de behoefte aan scholing. We bepaalden de somscore over alle onderzoeksbegrippen met uitzondering van incidentie en prevalentie, omdat de meeste huisartsopleiders daarmee al goed bekend zijn. De somscores liepen van 0 (minimaal) tot 16 (maximaal).
We berekenden frequenties en percentages met behulp van SPSS 22.
Resultaten
Literatuur
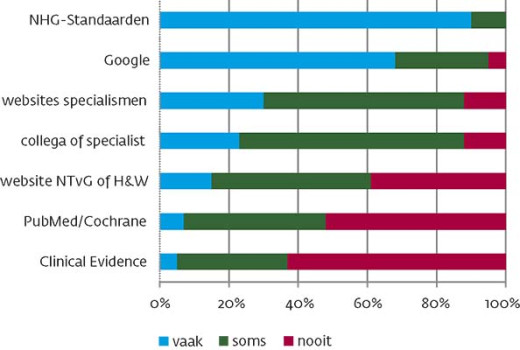
Bijna de helft (45%) van de respondenten gaf aan dat zij in het kader van een nabespreking met aios vaak iets in de medische literatuur opzochten; de helft (51%) deed dat incidenteel en 4% nooit. Zoals [figuur 1] laat zien, gebruikten ze de NHG-Standaarden (90% vaak, 10% soms) en Google (67% vaak) het meest, PubMed (7% vaak) en Clinical Evidence (5% vaak) het minst.
De meeste huisartsopleiders zeiden dat ze een beetje (47%) of niet (36%) effectief konden zoeken in een digitale databank; slechts 17% zei dit wel te kunnen. Het merendeel (57%) zei niet te weten hoe ze toegang konden krijgen tot full text-artikelen; 20% wist dat wel en 23% wist het zo’n beetje.
Een meerderheid (59%) van de huisartsopleiders had behoefte aan scholing op het gebied van literatuur, 28% had er geen behoefte aan en 13% had geen mening.
Onderzoeksbegrippen
De onderzoeksbegrippen die huisartsopleiders het best kennen, zijn ‘incidentie’ en ‘prevalentie’ [figuur 2]. Het minst bekend zijn ‘likelihood ratio’ en ‘receiver operating characteristic curve’ (ROC-curve). Hun vermogen om deze begrippen uit te leggen aan aios is evenredig aan hun kennisniveau, maar wel 10-20% lager.
De behoefte van de opleiders aan scholing staat niet altijd in verhouding tot hun kennis van het begrip of tot hun vermogen het uit te leggen aan aios. Voor ROC-curve en likelihood ratio was de scholingsbehoefte het grootst, voor incidentie en prevalentie het kleinst, voor de andere begrippen bewoog de behoefte zich in een nauwe band tussen 33 en 41% van de opleiders.
Van de huisartsopleiders met de laagste somscore gaf 40% aan dat ze geen behoefte hadden aan scholing in welk begrip ook, 41% wilde scholing op 1 tot 15 begrippen en 19% wilde scholing in alle 16 begrippen.
PICO en CAT
Kennis bij huisartsopleiders over de betekenis van de zeven letters uit de afkorting PICO en CAT varieert tussen 4 en 20%. De helft kon het onderwerp noemen waarover zijn of haar laatste aios een CAT schreef; 42% kon dat niet en 8% vulde n.v.t. in. Slechts 28% werd door de aios betrokken bij het schrijven van een CAT, 63% niet en 9% vulde n.v.t. in.
Algemeen
Op de vraag hoe opleiders EBM-scholing zouden willen volgen, kon men in drie vragen aangeven of men daar al dan niet voor zou kiezen. Plaats voor EBM-scholing tijdens terugkomdagen voor opleiders werd door 63% aangegeven, 71% gaf een dagdeel tijdens de opleiderstweedaagse aan en 37% een aparte cursus.
Ruim de helft (53%) van de huisartsopleiders zou wel betrokken willen zijn bij lopende wetenschappelijke onderzoeken op de afdeling Huisartsgeneeskunde, bijvoorbeeld bij patiëntinclusie, voor 28% zou dat niet hoeven en 19% had er geen mening over. Een klein deel (21%) zei interesse te hebben in het doen van wetenschappelijk onderzoek, 65% had geen interesse en 14% had er geen mening over.
Beschouwing
Huisartsopleiders maken niet optimaal gebruik van wetenschappelijke bronnen bij het begeleiden van hun aios. De meest gebruikte wetenschappelijke bron is de NHG-Standaard, andere bronnen zoals PubMed en Clinical Evidence worden minder of helemaal niet gebruikt. Deze bevindingen bevestigen die uit eerder onderzoek.23 Het lijkt er nog steeds op dat de toegankelijkheid van de bron het gebruik van wetenschappelijke informatie bepaalt.3 Van veel begrippen die relevant zijn voor het interpreteren van onderzoeksinformatie gaven onze respondenten aan dat ze er niet bekend mee waren. Ze konden die begrippen ook niet uitleggen aan aios, al lukte dat wel beter naarmate ze er bekender mee waren. Kennis over onderzoeksbegrippen lijkt echter de behoefte aan scholing niet geheel te bepalen: 40% van de respondenten had geen interesse in verdere scholing; 20% was heel geïnteresseerd en wilde maximaal geschoold worden; 40% zweefde hier tussenin.
Gegeven dit lage kennisniveau is het opmerkelijk dat de huisartsopleiders zelf weinig behoefte hebben aan EBM-scholing. Verder lijken ze een weinig open of positieve houding te hebben tegenover wetenschappelijk onderzoek. Zij voelen zich niet betrokken bij lopend onderzoek op de afdeling Huisartsgeneeskunde en hebben nauwelijks interesse in zelf onderzoek doen. Eerder is aangetoond dat dergelijke factoren een barrière vormen om wetenschap te integreren in het huisartsgeneeskundig redeneren en het zou nuttig zijn te weten bij welk type huisartsen deze barrière een rol speelt.6 Dat kan bijvoorbeeld helpen bij de werving van huisartsopleiders. Bij dit onderzoek hebben we echter niet naar persoonsgegevens gevraagd. Dat blijkt achteraf een gemiste kans; er zou in een volgend onderzoek rekening mee gehouden moeten worden.
Een andere beperking van het onderzoek is dat we niet naar het gedrag van huisartsopleiders hebben gekeken, maar hen hebben gevraagd naar hun eigen mening daarover. Uit de literatuur weten we dat het oordeel van professionals over zichzelf niet zo betrouwbaar is en dat ze hun kennen en kunnen nogal eens overschatten.78 Dit kan betekenen dat de werkelijke uitkomsten nog minder gunstig zijn voor EBM dan we nu hebben vastgesteld.
Conclusie
Huisartsopleiders bezitten onvoldoende kennis en vaardigheden om EBM aan aios te onderwijzen. Misschien komt dat doordat veel huisartsopleiders zijn opgeleid voordat EBM zijn intrede deed, maar er is ook een cultuuromslag nodig aangezien een aanzienlijk deel niets voelt voor EBM-scholing.
Goede nascholing alleen mag dan niet voldoende zijn om het huisartsgeneeskundig handelen naar een hoger evidence-based plan te tillen,9 het is wel een noodzakelijke voorwaarde. Het integreren van EBM in de klinische besluitvorming vergt een aantal basisvaardigheden. Uit ons onderzoek blijkt dat vooral de kennis van huisartsopleiders over relevante onderzoeksbegrippen bijgespijkerd moet worden en dat ze moeten leren waar ze naar literatuur kunnen zoeken en hoe ze moeten zoeken. Eenmaal uitgerust met deze kennis verwachten wij dat ze het beter zullen kunnen uitleggen aan de aios, en zelf ook makkelijker wetenschappelijke informatie tot zich kunnen nemen.
Omdat gebleken is dat de opbrengsten van zo’n EBM-scholing alleen tegenvielen,6 verdient het aanbeveling huisartsopleiders ook nauwer te betrekken bij het wetenschappelijk onderwijs aan aios door ze een rol te geven in de CAT’s die hun aios maken. Huisartsopleiders kunnen hier ook van hun aios leren. De huisartsopleidingen zelf zullen moeten investeren in het ontwerpen, voor alle opleidingsjaren, van goed wetenschappelijk onderwijs dat een relatie heeft met de huisartsenpraktijk.
Literatuur
- 1.↲Kortekaas MF, Bartelink MEL. Evidence-based medicine, meer dan evidence alleen. Huisarts Wet 2017;60(9):450.
- 2.↲↲↲Kortekaas MF. Improving evidence-based general practice [proefschrift]. Utrecht: Universiteit Utrecht, 2016.
- 3.↲↲↲Te Pas E. Blended learning in continuing professional development: Studies on a blended learning intervention on EBM for GP-trainers [dissertation]. Amsterdam: Universiteit van Amsterdam, 2015.
- 4.↲Verhoeven AAH. Information-seeking by general practitioners [dissertation]. Groningen: Rijksuniversiteit Groningen, 1999.
- 5.↲van de Vijver P, van der Post K, Rosmalen K, Eyck M, Maiburg B, Kist J, et al. Competentieprofiel van de huisarts. Utrecht: Concilium voor de huisartsopleiding/LHV/NHG/Huisartsopleiding Nederland, 2016.
- 6.↲↲Muurling J. Academisering van de huisartsopleiding [internet]. Nieuwsbrief Huisartsopleiding Nederland, december 2011. http://www.nieuwsbriefhuisartsopleiding.nl/Archief/nr%208%20-%20december%202012/index.html
- 7.↲Kramer AWM, Zuithoff P, Jansen JJM, Tan LHC, Grol RPTM, Van der Vleuten CPM. Growth of self-perceived clinical competence in postgraduate training for general practice and its relation to potentially influencing factors. Adv Health Sci Educ Theory Pract 2007;12:135-45.
- 8.↲Regehr G, Mylopoulos M. Maintaining competence in the field: learning about practice, through practice, in practice. J Contin Educ Health Prof 2008;28:S19-23.
- 9.↲Van Dijk N, Hooft L, Wierenga-de Waard M. What are the barriers to residents’ practising evidence-based medicine? A systematic review. Acad Med 2010;85:1163-70.
Reacties
Er zijn nog geen reacties.