Samenvatting
Van der Waart ThHAM, Hendriks LEL, IJland MM. Verzakkingsgevoel. Huisarts Wet 2004;47(4):198-201. Een verzakking komt veel voor, vooral bij vrouwen ouder dan 45 jaar die kinderen hebben gekregen. Voor de meeste vrouwen is een verzakking geen reden om naar de huisarts te gaan omdat ze er geen of weinig last van hebben. De vrouwen die wel naar de huisarts gaan, willen duidelijkheid over de aard van de afwijking, en vinden het niet altijd in eerste instantie belangrijk dat er een behandeling wordt ingezet. Tijdens het afnemen van de anamnese is het belangrijk inzicht te krijgen in de aard en ernst van de klachten van de patiënte en de impact op het dagelijks functioneren. Op basis van anamnese en lichamelijk onderzoek, met name gynaecologisch onderzoek, kan men een onderscheid maken naar type en mate van verzakking.
Van klacht naar probleem
Bij een verzakking of prolaps zijn één of meer organen van het kleine bekken vanuit de normale positie naar beneden of voorwaarts verplaatst. Diverse termen worden gebruikt om de soort verzakking te beschrijven. Traditioneel gaat het bij een verzakking om de verplaatsing van organen, bijvoorbeeld bij descensus uteri. Het is echter nauwkeuriger de defecten van de bekkenbodem te beschrijven, zoals een verzakking van de vaginavoorwand (cystocele), van de vagina-achterwand (rectocele, enterocele) dan wel van de vaginatop. Een enterocele kan ontstaan na een hysterectomie, maar ook als de uterus aanwezig is. Het verzakkingsgevoel is vooral een klacht die optreedt bij vrouwen boven de 45 jaar die kinderen hebben gehad. Een groot percentage van de vrouwen heeft geen klachten van hun verzakking, en komt hiervoor dus niet bij een arts.1 De klachten waarmee de vrouw op het spreekuur van de huisarts komt, hangen samen met de verschillende vormen en de ernst van verzakkingen. Uit het onderzoek van Helmich die 41 vrouwen onderzocht die met klachten van een verzakking bij de huisarts kwamen, blijkt dat de belangrijkste reden pijn in de onderbuik of genitaalstreek, of urine-incontinentie te zijn (50%). Voor ongeveer 25% was het beangstigende gevoel dat er van onderen iets uithangt een reden om naar de huisarts te gaan.2Driekwart van de vrouwen met een symptomatische verzakking ervaart hinder in het dagelijks functioneren, voornamelijk bij het uitvoeren van zwaardere lichamelijke arbeid en sportieve inspanningen; bij 25% gaat het om een matige en bij 33% om een ernstige belemmering.2Een verzakking kan gepaard gaan met mictieklachten, zoals urine-incontinentie, blaasinstabiliteit, urethrale obstructie en gemaskeerde stressincontinentie. Als gevolg van een verzakking kunnen urineretentie en recidiverende urineweginfecties optreden. In ernstige gevallen moet de vrouw de verzakking terugduwen om te kunnen plassen. Met name de cystocele kan de functie van de lage urinewegen beïnvloeden.3 Daarnaast kan de verzakking gepaard gaan met defecatieklachten zoals obstipatie of fecale incontinentie. In sommige gevallen moet de vrouw de verzakking terugduwen voor ze kan defeceren. In zeldzame gevallen ontstaat er dyspareunie, vaginale flatus, of decubitus van het meest voorliggende weefsel.4567 Bij een descensus uteri kan er beschadiging van de portio optreden, die bloedverlies en/of fluor vaginalis kan veroorzaken. Problemen met de seksualiteit treden meestal pas op als de verzakking ernstig is (graad 3). Klachten kunnen dan bestaan uit dyspareunie en vaginale droogte.12910Vrouwen komen vaker met mictieklachten dan met dyspareunie bij de huisarts, waarschijnlijk omdat dit vaker voorkomt en er minder schaamte bestaat om met de huisarts over deze klachten te praten. De huisarts behandelt zelf 75% van de vrouwen met een verzakking of geeft voorlichting en verwijst 25% door naar de specialist.
Methodologie
Deze bijdrage is gebaseerd op een literatuursearch in Medline voor de periode 1985 tot september 2002 met de trefwoorden: prolapse, rectocele, cystocele, enterocele, descensus uteri gecombineerd met general practice, incidence, diagnosis. Daarnaast is er gebruikgemaakt van gynaecologieleerboeken: Heineman MJ, Bleker OP, Evers JLH, Heintz APM, redactie. Obstetrie en gynaecologie. De voortplanting van de mens. Maarssen: Elsevier gezondheidszorg, 2001 en Lammes FB, Praktische gynaecologie, Houten/Diegem: Bohn Stafleu Van Loghum, 2000. In de gevonden artikelen (literatuurlijsten) hebben we weer nieuwe artikelen gevonden (sneeuwbalmethode). Meer informatie over de zoekstrategie is bij de eerste auteur op te vragen.
Van probleem naar differentiële diagnose
Tabel 1 geeft een overzicht van klachten die passen bij een specifieke verzakking.
| Cystocele | Rectocele | Enterocele | Descensus uteri | |
|---|---|---|---|---|
| Urine-incontinentie | + | – | + | + |
| Urineretentie | + | – | + | + |
| Recidiverende UWI | + | – | – | +/– |
| Obstipatie | – | + | + | + |
| Fecale incontinentie | – | + | +/– | +/– |
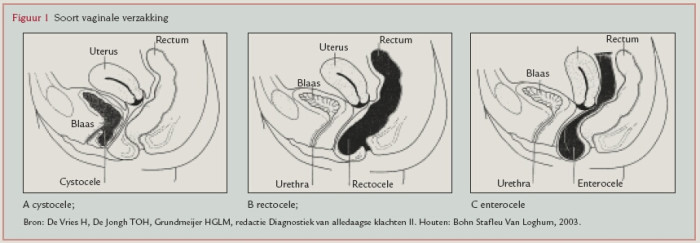
De cystocele wordt veroorzaakt door een verzwakking van het septum vesicovaginale. Het defect kan centraal en lateraal optreden56( figuur 1a).
De rectocele wordt veroorzaakt door een verzwakking van het septum rectovaginale en perineaal lichaam11( figuur 1b). Daarnaast kan er een enterocele optreden vanuit het cavum Douglasi, waarbij zich dunnedarmlissen in de verzakking kunnen bevinden.
Deze vorm van verzakking wordt gezien na een hysterectomie.7De verzakking van de vaginatop gaat meestal gepaard met een enterocele ( figuur 1c).
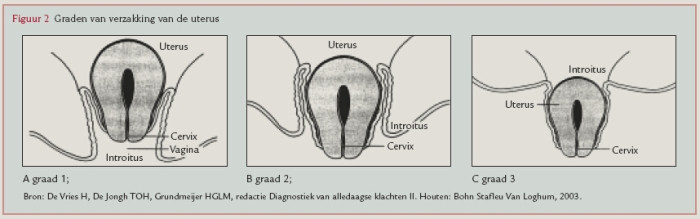
Een verzwakking van de ligamentae sacro-uterina en cardinalia is de oorzaak van een descensus uteri. De graduele verzwakking van de ligamenten veroorzaakt een verandering in de positie van de uterus, in de lijn van de vagina-as. Hierdoor kan de uterus lager komen te liggen, zelfs tot in de of voorbij de introïtus ( figuur 2).
Urethradivertikels, ectopische cystocele, vaginale cyste, congenitale afwijkingen en ovariumtumoren kunnen een verzakkingsgevoel veroorzaken, dan wel tot een verzakking leiden.
De kern
- Verzakkingen komen veel voor bij vrouwen zonder klachten te geven.
- Indien vrouwen met een verzakkingsklacht bij de huisarts komen, is het geven van uitleg meestal voldoende.
- De belangrijkste diagnostische middelen zijn de anamnese en het gynaecologisch onderzoek.
- De kans op ernstige onderliggende pathologie is bij verzakkingsklachten niet groot.
Epidemiologie
Over de incidentie in de algemene bevolking zijn geen cijfers bekend; de meeste verzakkingen zijn waarschijnlijk asymptomatisch. In het Transitieproject is een verzakking van vagina/uterus bij 1 per 1000 vrouwen per jaar geregistreerd als contactreden bij de huisarts aan het begin van een episode. Een verzakking van vagina/uterus werd als einddiagnose bij 4 per 1000 vrouwen per jaar geregistreerd. Slechts 19% kwam ook met de klacht verzakkingsgevoel, de overigen kwamen met andere klachten.12 In het Transitieproject bleek bij 84% van de vrouwen met de contactreden prolaps vagina/uterus dit ook inderdaad de einddiagnose te zijn.12 De incidentie van verzakkingsgevoel als diagnose bij de huisarts is volgens de CMR 2,5 per 1000 vrouwen per jaar, de prevalentie is 20,1 per 1000 vrouwen per jaar. Voor vrouwen boven de 75 jaar loopt de prevalentie op tot 96,6 per 1000 vrouwen per jaar ( tabel 2). Verzakkingen worden volgens de CMR voor het eerst geregistreerd in de leeftijdsgroep 25-44 jaar, maar komen voornamelijk voor bij vrouwen boven de 45 jaar, in lage sociale klassen meer dan in hoge sociale klassen.1241314
| Leeftijdscategorie | Incidentie | Prevalentie |
|---|---|---|
| 0-4 jr | – | – |
| 5-14 jr | – | – |
| 15-24 jr | – | – |
| 25-44 jr | 1,8 | 4,9 |
| 45-64 jr | 5,2 | 26,2 |
| 65-74 jr | 5,0 | 71,7 |
| 75+ | 3,6 | 96,6 |
Diagnostiek in de huisartsenpraktijk
De kans op een verzakking neemt toe naarmate de vrouw meer kinderen gebaard heeft: hoe zwaarder het kind, hoe meer kans op een bekkenbodembeschadiging. Bij een moeilijke bevalling of een kunstverlossing is de kans op schade aan de vagina en omringende weefsels groter, en daarmee ook de kans op een latere verzakking.681516 Vrouwen die vanwege een verzakking een hysterectomie hebben ondergaan hebben 5,5 keer zoveel kans op een verzakking van de vaginatop later.15 Daarnaast kunnen een aantal chronische aandoeningen bijdragen aan het ontstaan van een verzakking. Vooral ziekten waarbij er regelmatig sprake is van drukverhogende momenten, zoals astma, COPD, chronisch hoesten, obstipatie en overgewicht kunnen een verzakking veroorzaken.48
Vragen over de mictie, defecatie en verzakkingsklachten kunnen duidelijkheid verschaffen over een verzakking. Verzakking. Is er sprake van een ‘balgevoel’, of een zwaar gevoel van onderen? Worden de klachten erger naarmate de dag vordert? Lukt het om tampons goed in te brengen? Is er sprake van bloedverlies? Treedt er wel eens een vaginale flatus op?89 Defecatie. Zijn er klachten over de defecatie? Is er een veranderd defecatiepatroon of loze aandrang, of tenesmi? Moet de verzakking teruggeduwd worden om ontlasting te kunnen laten passeren? Mictie. Lukt het om goed uit te plassen? Moet de verzakking teruggeduwd worden om te kunnen plassen? Wat is de mictiefrequentie? Zijn er vaak blaasontstekingen? Is er ongewild urineverlies? Seksualiteit. Is er sprake van pijn bij het vrijen of zijn er andere klachten tijdens het vrijen ten gevolge van de verzakking? Kwaliteit van leven. Hoeveel hinder ondervindt de patiënte in het dagelijks leven, bij sporten en hobby's?4
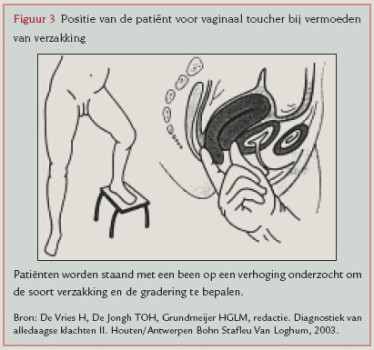
Met behulp van lichamelijk onderzoek kan de huisarts het type en de ernst van de verzakking vaststellen. Daarnaast dient het lichamelijk onderzoek om weinig voorkomende afwijkingen op te sporen die een oorzaak kunnen zijn voor de verzakking, zoals tumoren in het kleine bekken. Naast palpatie van het abdomen dient er een volledig gynaecologisch onderzoek te worden verricht. Inspectie Terwijl de patiënte in steensnedehouding ligt, inspecteert de huisarts de vulva en let daarbij met name op de wijdte van de introïtus, het prolaberend weefsel en het aspect ervan (ulceratie, atrofie). Bij het speculumonderzoek let de huisarts op het aspect van de vaginawand, de uitpuiling van de vagina of descensus van de uterus en op eventuele aanwezigheid van decubituslaesies.78 Vaginaal toucher Bij het vaginaal toucher beoordeelt de huisarts de wijdte van de introïtus en de mate van verzakking. Ook let de huisarts op grootte en mobiliteit van de uterus en de adnexen. Bij de beoordeling van de kwaliteit van de bekkenbodemspieren worden de toucherende vingers tegen de achterwand van de vagina gebracht, ongeveer halverwege. De huisarts vraagt patiënte de bekkenbodem aan te spannen. Indien er geen of sporadisch contracties te voelen zijn, is de werking van de bekkenbodem slecht; zijn er zwakke contracties die de vrouw even kan volhouden, dan is de werking van de bekkenbodem matig; worden de vingers geëleveerd en kan de vrouw de contracties lang vasthouden, dan is de werking van de bekkenbodem goed. De verzakking is vaak beter te zien of te voelen als de patiënte perst. Meestal geeft men de mate van verzakking aan in graden ( figuur 2). Inspectie en vaginaal toucher kunnen uitgevoerd worden terwijl de vrouw in steensnedehouding ligt of bij een vrouw in staande positie ( figuur 3). In deze laatste houding kan een lichte verzakking die in steensnedeligging erg moeilijk te zien is, zich beter manifesteren. Ook bij een verzakking van de uterus of vaginatop is de mate van verzakking bij de staande vrouw vaak beter te voelen.4568910Soms is het nodig een rectovaginaal toucher uit te voeren om de verzakking te kunnen voelen, zoals bij een geringe enterocele.
Bij mictieklachten is urineonderzoek aangewezen, bijvoorbeeld met een urinestick, om een urineweginfectie uit te sluiten.17 Om afwijkingen in het kleine bekken, met name ruimte-innemende processen, als luxerende factor voor de verzakking uit te sluiten, kan een vaginaal echoscopisch onderzoek worden verricht. Indien er daarbij nog mictieklachten zijn, met name obstructieve mictieklachten, kan na mictie het blaasresidu echoscopisch bepaald worden.
POPQ-stadia
Stadium 0: er is geen verzakking. Stadium 1: er is een verzakking maar het meest distale punt komt niet tot 1 cm voor het hymen. Stadium 2: het meest distale deel van de verzakking is binnen 1 cm afstand van het hymen (erbuiten of erbinnen). Stadium 3: het meest distale deel van de verzakking is meer dan 1 cm voorbij het hymen, maar minder dan een totale verzakking. Stadium 4: complete verzakking: er is geen inwendige vagina over.
Specialistisch onderzoek
De POPQ ( pelvic organ prolaps quantification system) is ontwikkeld door de ICS (International Continence Society) om tegemoet te komen aan de wens tot standaardisering van het gynaecologisch onderzoek naar verzakking. Het is de meest gevalideerde en internationaal geaccepteerde beschrijving van bekkenbodemverzakkingen.18 Aanvullend specialistisch onderzoek wordt met name verricht op geleide van de klachten waarmee de patiënt bij de arts komt, waaronder contrastradiografie.
Literatuur
- 0.Heineman MJ. Verzakkingen van de inwendige geslachtsorganen en urine-incontinentie. In: Heineman MJ, Bleker OP, Evers JLH, Heintz APM, redactie. Obstetrie en gynaecologie: De voortplanting van de mens. Maarssen: Elsevier gezondheidszorg, 2001:543-9.
- 0.Helmich E, Lagro-Janssen T. Vrouwen met een verzakking op het spreekuur, een kwalitatief onderzoek naar de beleving van een genitale prolaps. Huisarts Wet 2000;43:59-64.
- 0.Romanzi LJ, Chaikin DC, Blaivas JG. The effect of genital prolaps on voiding. J Urol 1999;161:581-6.
- 0.Groenendijk A, Bakker R. Bekkenbodem en prolaps. Bijblijven 2002;18:23-9.
- 0.Kobashi KC, Leach GE. Pelvic prolapse. J Urol 2000;164:1897-90.
- 0.Rovner ES. Pelvic organ prolapse: a review. Ostomy Wound Manage 2000;46:24-37.
- 0.Harrison BP, Cespedes RD. Pelvic organ prolapse. Emerg Med Clin North Am 2001;19:781-97.
- 0.Jackson S, Smith P. Diagnosing and managing genitourinary prolapse. BMJ 1997;314:875-80.
- 0.Lammes FB. Prolaps, incontinentie en fistels. In: Lammes FB, redactie. Praktische gynaecologie. Houten/Diegem: Bohn Stafleu Van Loghum; 2000:257-61.
- 0.Jacob D, Theillier A, Truc JB. Prolapsus genitaux. Diagnostic. Rev Prat 1998;48:1103-7.
- 0.Weber AM, Walters MD, Schover LR, Mitchinson A. Sexual function in women with uterovaginal prolapse and urinary incontinence. Obstet Gynecol 1995;85:483-7.
- 0.Okkes I, Oskam S. Van klacht naar diagnose: episodegegevens uit de huisartsenpraktijk. Bussum: Coutinho, 1998.
- 0.Van de Lisdonk EH, Van de Bosch WJHM, Huygen FJH, Lagro-Janssen ALM. Prolaps van vagina en uterus. In: Van de Lisdonk EH, Van de Bosch WJHM, Huygen FJH, Lagro-Janssen ALM. Ziekten in de huisartspraktijk. Maarssen: Elsevier/Bunge, 1999:240-1.
- 0.Jacob D, Theillier A, Truc JB. Prolasus genitaux. Diagnostic. Rev Prat 1998;48:1103-7.
- 0.Mant J, Painter R, Vessey M. Epidemiology of gental prolapse: observations from the Oxford family planning association study. Br J Obstet Gynaecol 1997;104:579-85.
- 0.Methfessel HD, Selinger G. Deszensus und Prolaps. Zentralbl Gynakol 2001;123:699-709.
- 0.Timmermans AE, Baselier PJAM, Winkens RAG, Arets H, Wiersma Tj. NHG-Standaard Urineweginfecties (eerste herziening), Huisarts Wet 1999;42:613-22.
- 0.Bump RC, Mattiasson A, Bo K, Brubaker LP, DeLancey JOL, Klarskov P, et al. The standardization of terminology of female pelvic organ prolapse and pelvic floor dysfunction. Am J Obstet Gynecol 1996;175:10-7.
Reacties
Er zijn nog geen reacties.