De kern
- Het overgrote deel van de zorg voor patiënten met diabetes mellitus type 2 vindt plaats in de eerste lijn.
- Deze zorg wordt gecompliceerder, waardoor POH’s en huisartsen vaker blijven zitten met vragen waarop ze zelf het antwoord niet weten.
- Ondersteuning van de eerste lijn is nodig om de kwaliteit en continuïteit van de zorg te kunnen waarborgen.
- Een frequent transmuraal multidisciplinair overleg lijkt een goede manier om de kennis van de eerste- en tweedelijns zorgprofessionals up-to-date te houden, en het werkplezier te vergroten.
Bijna 90% van de patiënten met diabetes mellitus type 2 (DM2) wordt in Nederland in de eerste lijn behandeld, wat per normpraktijk neerkomt op ongeveer 100 patiënten. 1 Nieuwe ontwikkelingen in diagnostiek, consultvoering, leefstijlprogramma’s en farmacotherapeutische mogelijkheden maken de zorg voor patiënten met DM2 complexer. 1 , 2 Verwijzing voor een tijdelijke interventie naar de tweede lijn met terugverwijzing is tijdsintensief voor de patiënt en diens zorgverleners, en onderbreekt de continuïteit van de zorg. Daarbij bestaat er een reële kans dat er informatie en kennisoverdracht verloren gaan. 3 Ondersteuning van POH’s en huisartsen is van belang om de kwaliteit van de zorg te verbeteren en up-to-date te houden.
Met dit project gaan we na of structurele transmurale samenwerking via een multidisciplinair overleg (MDO) bijdraagt aan kennisoptimalisatie bij zorgverleners uit de eerste en tweede lijn, en of het complicaties en onnodige verwijzingen kan voorkomen. Uit eerder onderzoek blijkt dat directe feedback op casuïstiek leidt tot een snellere kennistoename bij de zorgverlener. 4
Om dit MDO structureel vorm te geven zijn huisartsenzorggroep PoZoB (Praktijkondersteuning Zuidoost Brabant) en het Máxima Medisch Centrum (MMC) in Veldhoven begin 2020 gestart met het opzetten van een tweewekelijks online MDO. Bij dit overleg zijn een kaderhuisarts diabetes, een diabetesverpleegkundige (DVK) uit de eerste lijn, een internist en een DVK uit de tweede lijn aanwezig. De POH en huisarts, die de casus hebben ingediend, nemen ook deel aan het MDO om de situatie van patiënten met complexe problematiek toe te lichten. Naar aanleiding van de soorten vragen en de discussies over de ingebrachte casuïstiek zijn richtlijnen, scholingen en protocollen aangepast.
Werkwijze
Vooraf stelde een werkgroep, bestaand uit een kaderhuisarts diabetes, een internist, een DVK uit de eerste en uit de tweede lijn, vast welke consultvragen geschikt zijn voor het MDO [kader]. De POH kan een casus indienen via VIP-live, na voorafgaand overleg met de huisarts. Eenvoudige vragen beantwoordde de kaderhuisarts zelf. Complexere casuïstiek wordt geanonimiseerd ingebracht in het MDO. Hiervoor plaatst de kaderhuisarts de vragen in een speciaal format, waarbij de gegevens handmatig worden geëxtraheerd uit VIP-live. Het MDO verloopt via een Microsoft Teams-bespreking. Per casus wordt ongeveer 10 minuten uitgetrokken, waarna de kaderhuisarts via VIP-live de adviezen terugrapporteert aan de POH en huisarts.
Kader | Verwijscriteria voor het MDO
Welke consultatievragen zijn geschikt voor het MDO?
Mensen met DM2 en:
- Moeilijk te reguleren DM2, ondanks behandeling volgens de NHG-Standaard DM2
- Persisterend LDL-cholesterol boven de streefwaarde (< 2,6 mmol/l, bij HVZ en < 70 jaar: < 1,8 mmol/l), ondanks behandeling volgens de NHG-Standaard CVRM
- Therapieresistente hypertensie, ondanks behandeling volgens de NHG-Standaard CVRM
- Aanwijzingen voor een ander type diabetes dan type 2: MODY, LADA, DM1
- MODY: helft familieleden aangedaan, DM in > 2 generaties, normaal postuur, diagnose op jonge leeftijd
- LADA/DM1: korte anamnese met dorst, polyurie, afvallen, hoog HbA1c bij aanvang, normaal postuur, snel insuline nodig (< 1 jaar), aanwezigheid andere auto-immuunziekten: coeliakie, vitiligo, schildklierziekten
- Obesitas met een sterk verhoogd gewichtsgerelateerd gezondheidsrisico
- Chronische nierschade, die ondanks een verwijsindicatie onder behandeling blijven van de huisarts
Consultatievragen kunnen gaan over:
- progressie van de nierschade
- afwijkende laboratoriumuitslagen wijzend op metabole complicaties
Resultaten
We analyseerden 236 e-consulten die in 2021 ingediend werden via VIP-live door 88 verschillende POH’s van de in totaal 110 POH’s werkzaam bij PoZoB. Een kwart van de vragen (n = 59) werd direct door de kaderhuisarts beantwoord. De overige vragen werden in het MDO besproken (n = 177); dit waren complexere vragen of vragen die als doel hadden om elkaars kennis en kunde te toetsen en aanvullend inzichten en/of beleid via het MDO te verkrijgen. De discussie over een casus en de toelichting door een aanwezige POH maakte een meer holistische aanpak mogelijk en leverde aanvullende adviezen op.
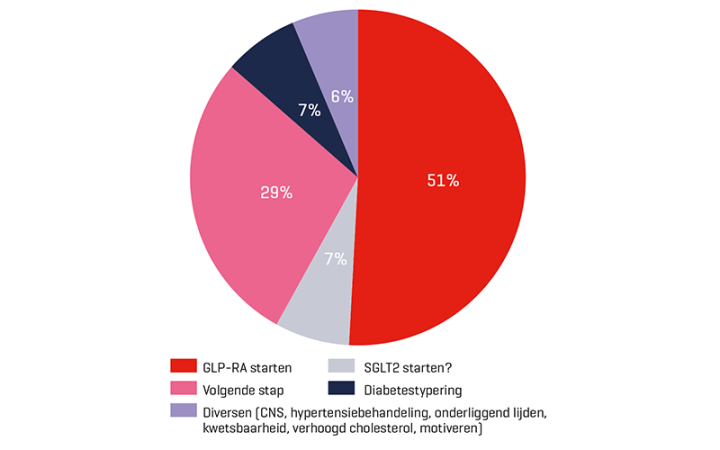
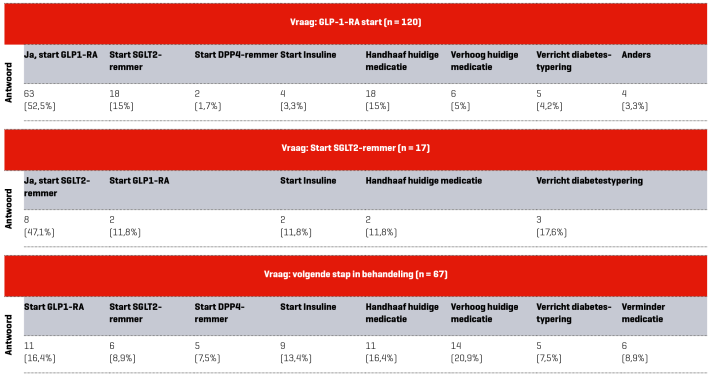
Verreweg de meeste vragen gingen over welke behandeling gestart moest worden bij aanhoudende verhoogde bloedglucosewaarden. In 51% van de consultaties stelde een deelnemer de vraag of starten met een GLP1-receptoragonist (RA) de beste optie was [tabel 1a en 1b]. In bijna de helft van deze consultaties werd afgeraden om hiermee te starten, omdat er een beter alternatief was. Andere vragen betroffen twijfel over het type diabetes, hadden betrekking op de mate van kwetsbaarheid van de patiënt (bijvoorbeeld hoge leeftijd, cognitief functieverlies, taalbarrière), waardoor de standaardbehandeling niet altijd mogelijk was, of er was een te groot verschil tussen het actuele HbA1c en de persoonlijke HbA1c-streefwaarde. In 23% van de casussen werd geadviseerd de medicatie te handhaven of te verminderen, omdat de persoonlijke streefwaarde bereikt was of omdat er sprake was van kwetsbaarheid. In veel gevallen werden er aanvullende adviezen gegeven over leefstijlinterventies en bloeddruk- of cholesterolmedicatie. Ook werd vaak verwezen naar bestaande protocollen/richtlijnen op de website van de zorggroep, zoals het regionaal transmuraal formularium en de praktijkwijzers over SGLT2-remmers of GLP1-RA.
Tabel 1a | Casuïstiek ingebracht door de huisartsenpraktijken
Tabel 1b | Antwoorden op vragen in het MDO
Diabetestypering
Bij twijfel over het type diabetes werd er aanvullend laboratoriumonderzoek in de eerste lijn geadviseerd (nuchtere C-peptide, nuchtere glucose en anti-GAD65). Uit deze diabetestypering bleek of er sprake was van insulinedeficiëntie (n = 9/17) of van insulineresistentie (n = 7/17). In een aantal gevallen werd na de diabetestypering het type behandeling bijgesteld: bij een forse insulinedeficiëntie is een tijdige start met insuline aangewezen. SU-derivaten, GLP1-RA en DPP4-remmers hebben een beperkt nut bij insulinedeficiëntie. Bij een verhoogde insulineresistentie zijn leefstijlinterventies het belangrijkst.
Verwijzing naar de tweede lijn
Bij bijna alle consultaties kon de behandeling met de gegeven adviezen in de eerste lijn doorgaan. Slechts bij 7 patiënten (3% van de consultaties) adviseerde het MDO om de patiënt alsnog naar de internist/nefroloog te verwijzen. Dit betrof 3 patiënten met een snelle achteruitgang van de nierfunctie, 3 patiënten met onderliggend lijden en 1 patiënt die vermoedelijk DM type 1 had.
Tevredenheid over het MDO
Om te toetsen of de indienende zorgverleners baat hadden bij het MDO en om ze de gelegenheid te geven verbeterpunten te noemen, ontvingen de POH’s na het MDO een link naar een enquête, die zij online (anoniem) konden invullen. Van de 88 enquêtes werden er 43 ingevuld. Vrijwel alle respondenten (99%) vonden de adviezen nuttig en gaven aan dat het MDO hun kennis had vergroot en ze daardoor verder konden. Als nadelen noemden ze dat datum en tijdstip van het MDO onvoldoende gecommuniceerd waren en het niet altijd lukte om als POH/HA bij het MDO aanwezig te zijn.
Op basis van de ingebrachte casuïstiek en de gebleken kennishiaten werd een handleiding door de kaderhuisarts DM en DVK van de zorggroep gemaakt, die POH’s/DVK’s kunnen raadplegen voor ze een casus indienen. Dat heeft geresulteerd in een afname van het aantal casussen per MDO. In 2023 werden gemiddeld 4 casussen per MDO ingediend, waarbij de complexiteit van de vragen volgens ons toenam.
Beschouwing
Het MDO blijkt een goede manier om kennishiaten op te sporen en de continuïteit van de zorg voor mensen met DM2 te waarborgen. Bij 97% van de ingediende e-consulten kon de patiënt de behandeling in de eerste lijn voortzetten. De indienende en deelnemende zorgverleners die de enquête invulden, vonden het MDO nuttig. Door gebruik te maken van elkaars kennis en deze open te delen vonden de deelnemers snel een persoonsgerichte oplossing. 8 POH’s gaven aan zich gesteund te voelen bij ingewikkeldere casussen. We verwachten dat de expertise bij huisartsen en POH’s zal toenemen dankzij de directe terugkoppeling over de ingebrachte casus en de verwijzing naar relevante documenten.
De deelnemers gaven ook aan dat deze aanpak het werkplezier vergrootte, wat over het algemeen leidt tot een betere kwaliteit van zorg. 9 , 10
Tijdens de MDO’s werden zowel over- als onderbehandeling gesignaleerd en bijgesteld.
Het is moeilijk hard te maken hoeveel (ernstige) complicaties en verwijzingen het MDO kan voorkomen. Uit eerder onderzoek blijkt wel dat het inzetten van multidisciplinaire teams een gunstig effect heeft op de kwaliteit van zorg voor patiënten met DM2. Het zou het aantal amputaties en verwijzingen verminderen, en de uitkomsten van LDL, HbA1c en bloeddrukwaarden verbeteren. 5 – 7
De kosten van het MDO (aanwezigen: DVK uit de eerste en uit de tweede lijn, kaderhuisarts DM en internist) ten opzichte van een consultatie van de kaderhuisarts en DVK uit alleen de eerste lijn waren ongeveer 20 euro per e-consult hoger. Voor het MDO waren een DVK en een internist ongeveer een uur aanwezig (gezamenlijke kosten bedragen ongeveer 200 euro per uur).
Door de frequente samenkomst van de eerste en tweede lijn krijgen de deelnemers waarschijnlijk een goed inzicht in elkaars opvattingen en beleid, waardoor het eenvoudiger is om gezamenlijke richtlijnen en voorlichtingsmateriaal op te stellen, zoals een regionaal transmuraal formularium DM2, het stappenplan bij het voorschrijven van insuline, regionale afspraken over de fundusscreening, de behandeling van een diabetische voetulcus en de praktijkwijzers over SGLT2-remmers en GLP1-receptoragonisten.
Wat ons betreft heeft het MDO een meerwaarde ten opzichte van een meekijkconsult. De deelnemers bespreken meer aspecten die kunnen verklaren waarom een goede instelling niet wordt bereikt, bijvoorbeeld wanneer er sprake blijkt te zijn van een onderliggend (somatisch of psychisch) lijden.
Een nadeel is dat de kaderhuisarts een format invult door de gegevens uit VIP-live te extraheren waarna ze anoniem gedeeld worden op PoZob-net, wat extra tijd kost. We adviseren om alle MDO-deelnemers via een platform direct toegang te geven tot de benodigde gegevens.
Naar ons idee kan deze vorm van samenwerking alleen slagen als er sprake is van gecommitteerde zorgverleners en structurele financiering. Het is van belang dat zorggroepen deze structuur vastleggen en veilig stellen bij zorgverzekeraars.
Wij hebben gemerkt dat deze transmurale samenwerking inspirerend werkt voor de deelnemers en ons werkplezier vergroot, dat het kennishiaten opspoort en de ontwikkeling en aanpassing van benodigde scholingen en documenten stimuleert.
Literatuur
- 1.↲↲InEen. Transparante Ketenzorg 2020. Rapportage Zorggroepen. Diabetes mellitus, VRM, COPD en astma. Spiegel voor het verbeteren van chronische zorg. Utrecht: InEen, 2021.
- 2.↲NHG-werkgroep Diabetes mellitus type 2. NHG-Standaard Diabetes mellitus type 2. Utrecht: NHG, 2023. Geraadpleegd op 20–05–2024.
- 3.↲Vermeir P, Vandijck D, Degroote S, Peleman R, Verhaege R, Mortier, et al. Communication in healthcare: a narrative review of the literature and practical recommendations. Int J Clin Pract 2015;69:1257–67.
- 4.↲Popil I. Promotion of critical thinking by using case studies as teaching method. Nurse Educ Today 2011;31:204-7.
- 5.↲Zonneveld G, Van Wijland H, Simsek S, Bax W. Transmurale samenwerking hoort in zorgstandaard. Med Contact 2018;22:22-4.
- 6.↲Gómez-Huelgas R, Artola-Menéndez S, Menéndez-Torre E. Analysis of the healthcare process of patients with type 2 diabetes mellitus and associated comorbidity treated in Spain’s National Health System: a perspective of medical professionals. IMAGINE study. Rev Clin Esp 2016;216:113-20.
- 7.↲Musuuza J, Sutherland BL, Kurter S, Blasubramanian P, Bartels CM, Brennan MB. A systematic review of multidisciplinary teams to reduce major amputations for patients with diabetic foot ulcers. J Vasc Surg 2020;71:1433–46.e3).
- 8.↲Mayo A, Wooley AW. Teamwork in health care: maximizing collective intelligence via inclusive collaboration and open communication. AMA J Ethics 2016;18:933-40.
- 9.↲Hall LH, Johnson J, Watt I, Tsipa A, O’Connor DB. Healthcare staff wellbeing, burnout, and patient safety: a systematic review. PLoS One 2016;11:e0159015.
- 10.↲El Aour I, Teima, AA, Jomah, I. Assessment of diabetic care and patients’ satisfaction: an exploratory study. Lancet 2017;390:S6.
Reacties
Er zijn nog geen reacties.