-
De standaard geeft handvatten voor het bepalen van het risico op een ernstige infectie/gecompliceerd beloop bij kinderen met koorts.
-
Kinderen met koorts in de leeftijd tussen één en drie maanden of met een verminderde weerstand of relevante comorbiditeit moeten binnen enkele uren gezien worden.
-
De aanbeveling om een kind dat langer dan drie dagen koorts heeft nog dezelfde dag te zien vervalt.
-
Bij alle kinderen met koorts, bij wie bij anamnese en lichamelijk onderzoek geen focus wordt gevonden, wordt urineonderzoek gedaan.
-
Er is meer aandacht voor voorlichting en advies aan de ouders in de follow-up, zodat symptomen die wijzen op een (potentieel) ernstig ziektebeloop tijdig worden herkend.
-
Koorts berust meestal op een onschuldige virale infectie.
-
Het tijdig herkennen van symptomen die wijzen op een (potentieel) ernstig ziektebeloop is belangrijker dan het stellen van een exacte diagnose.
-
Kinderen jonger dan drie maanden hebben meer kans op een ernstig ziektebeloop.
-
Bij kinderen jonger dan drie maanden dient de temperatuurmeting rectaal te geschieden.
-
Doe direct urineonderzoek, indien er bij anamnese en lichamelijk onderzoek geen focus voor de koorts wordt gevonden bij een matig tot ernstig ziek kind.
-
Zorg bij de follow-up voor goede voorlichting aan de ouders over het te verwachten ziektebeloop en adviseer met wie en wanneer de ouders opnieuw contact moeten zoeken bij verslechtering of ongerustheid.
-
Geef alleen paracetamol of ibuprofen bij koorts met pijn. De koorts bestrijden is geen doel op zich.
Inbreng van de patiënt
Afweging door de huisarts
Delegeren van taken
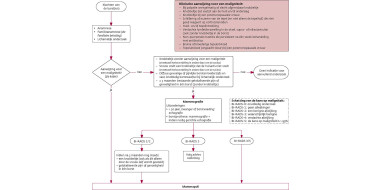
Inleiding
Achtergronden
Epidemiologie
Pathofysiologie
Richtlijnen diagnostiek
Telefonische triage
Alarmsignalen bij telefonische triage6,7
-
leeftijd jonger dan één maand
-
ernstig ziekzijn, snelle achteruitgang
-
anders ziek dan ouders gewend zijn
-
sufheid
-
ontroostbaar huilen
-
kreunen
-
minder dan de helft van normaal drinken en/of halve dag geen natte luier of niet geplast
-
aanhoudend braken (braken gaat maar door, meerdere keren per uur, ook met lege maag, met of zonder diarree)
-
niet wegdrukbare, rode vlekjes (petechiënpetechiën of purpurapurpura)
-
veranderde huidskleur (bleek, vlekkerig, gemarmerd) of blauwe lippen
-
kortademig of snelle ademhaling, hoorbare ademhaling met kwijlen, periodes van ademstilstand
-
aanwijzingen voor een koortsconvulsie, trekkingen
-
een leeftijd tussen één en drie maanden en afwezigheid van alarmsignalen;
-
verminderde weerstand of relevante comorbiditeit vanwege het verhoogde risico op complicaties, zoals bij aangeboren aandoeningen van hart en longen, het gebruik van immunosuppressiva, of diabetes mellitus.
-
aanhoudende ongerustheid bij de ouders, bijvoorbeeld wanneer binnen 24 uur voor de tweede keer contact wordt gezocht met de huisarts;
-
onvoldoende duidelijkheid over de ernst van het ziektebeeld tijdens de triage;
-
een telefonische triage die gecompliceerd wordt door communicatieproblemen. Denk aan laaggeletterdheid, anderstaligheid, een geïrriteerde of agressieve sfeer, of bij een verschil van inzicht met de ouders;
-
koorts die opnieuw oploopt na een aantal koortsvrije dagen (eventueel de volgende morgen beoordelen).
Anamnese
-
de duur van de koorts;
-
de indruk van de ouders over hoe ziek het kind is: drinken, sufheid (loopt het kind rond, maakt het oogcontact) en huilen (huilt het kind vaker dan normaal, is het troostbaar), anders ziek dan de ouders gewend zijn;
-
hydratietoestand: kwijlen, traanproductie en de hoeveelheid vochtinname en/of de plasluiers (vooral bij leeftijd jonger dan twee jaar). Minder dan de helft van normaal drinken en een halve dag geen natte luier of niet geplast hebben zijn alarmsignalen (zie NHG-Standaard Acute diarree);
-
verslechtering of verandering in het beloop.
-
huid: huidafwijkingen /huiduitslag;
-
centraal zenuwstelsel: bewustzijnsdaling (minder tot geen contact maken), braken, en/of hoofdpijn;9
-
kno-gebied: keel- of oorpijn en/of rinitis;
-
tractus respiratorius: moeite met ademen, zoals hoorbare ademhaling met kwijlen of periodes van ademstilstand, hoesten of benauwdheid en (bij jonge zuigelingen) moeite om de borst of fles leeg te drinken;10
-
tractus digestivus: braken en/of diarree eventueel in relatie tot voedselinname.
-
tractus urogenitalis: buikpijn, pijnlijke of branderige mictie, toegenomen mictiefrequentie;
-
bewegingsapparaat: zwelling van een gewricht of ledemaat en de belastbaarheid van gewrichten en ledematen.
-
relevante comorbiditeit, zoals kinderen met aandoeningen van hart, longen en urinewegen, en immuungecompromitteerde kinderen;
-
vaccinatiestatusvaccinatiestatus en meest recente vaccinatie;11
-
medicatiegebruik (onder andere immunosuppressiva);12
-
zieken in de omgeving, zoals personen met een koortslip;
-
recent verblijf in het buitenland (verhoogde kans op malaria en andere importziekten).
Lichamelijk onderzoek
-
mate van ziek-zijn: prikkelbaarheid, bewustzijnsdaling (minder tot geen contact maken), reactie op de ouders, huilen en troostbaarheid,8 de temperatuur (meet altijd rectaal bij kinderen jonger dan drie maanden), koude rillingen;
-
huid: kleur; bleek, cyanotisch, vlekkig of grauw; bleke extremiteiten; (maculopapuleus) exantheem of petechiën (niet wegdrukbare vlekjesvlekjes). Meet, ter beoordeling van de hydratiestatus c.q. de kwaliteit van de circulatie, de CRT (verlengd als langer dan drie seconden). Doe dit door gedurende vijf seconden licht in een vingertop te knijpen, of als de vingers koud zijn gedurende vijf seconden op het sternum te drukken.13 Beoordeel de turgor door het wel/niet verstrijken van een huidplooi van de buik na erin te hebben geknepen. Symptomen die, naast een verminderde turgor, kunnen wijzen op dehydratie, zijn: diepliggende ogen, droge mond/lippen/tong of een ingezakte fontanel.21 Een verlengde CRT suggereert een slechte huidperfusie en kan wijzen op een vroeg stadium van een (septische) shock;
-
meningeale prikkelingmeningeale prikkeling: vast te stellen door onder andere. nekstijfheid, (bomberende) fontanel, teken van Brudzinski, teken van Kernig en de test van Vincent;9
-
inspectie, auscultatie en percussie van de thorax; tel voor een betrouwbare beoordeling van de ademfrequentie gedurende tweemaal dertig seconden de ademfrequentie en let op tekenen van dyspneu (gebruik van hulpademhalingsspieren, neusvleugelen en intrekkingen). Bij auscultatie en percussie van de longen wordt gelet op longgeluiden en lokale afwijkingen.10 Meet, ter beoordeling van de kwaliteit van de circulatie, de hartfrequentie. Zie [tabel 1].Tachypneutachypneu in rust wijst op een toegenomen ventilatiebehoefte door een ziekte van de longen of de luchtwegen of door metabole acidose ten gevolge van bijvoorbeeld een ontregeling van diabetes of shock. Een trage ademhaling kan wijzen op uitputting, cerebrale onderdrukking of een preterminale toestand. Een verhoogde hartfrequentie komt voor bij hoge koorts, maar ook bij een (septische) shock;
-
inspectie, auscultatie, percussie en palpatie van de buik;
-
zwelling van een gewricht of ledemaat, niet kunnen belasten of gebruiken van een ledemaat;
-
kno-gebied: inspectie van de keel, neus, mond, oren, palpatie van de regionale lymfeklieren en beoordeling van de vochtigheidsgraad van de slijmvliezen.
| Leeftijd | Ademhalingsfrequentie per minuut*† | Hartfrequentie per minuut† |
|---|---|---|
| Zuigelingen < 2 maanden | 110 – 160 | |
| Zuigelingen van 2 maanden - 1 jaar | ||
| 1 - 2 jaar | 25 - 35 | 100 - 150 |
| 2 - 5 jaar | 25 - 30 | 95 - 140 |
| 5 - 12 jaar | 20 - 25 | 80 - 120 |
| > 12 jaar | 15 - 20 | 60 - 100 |
Aanvullend onderzoek
-
Bij niet-zindelijke kinderen uit een urineweginfectie zich vooral in algemeen ziek-zijn, koorts, braken, lethargie, prikkelbaarheid en buikpijn.
-
Bij zindelijke kinderen uit een urineweginfectie zich vaker in buikpijn, een pijnlijke of branderige mictie en/of een toegenomen mictiefrequentie.15
-
Doe urineonderzoek bij niet-zindelijke kinderen ouder dan drie maanden met koorts zonder focus bij voorkeur door middel van clean catch (zonder plaszakje) (zie voor instructie NHG-Standaard Urineweginfecties).
-
Doe ter bevestiging een kweek (al dan niet van een dipslide) bij een positieve nitriet- en/of leukotest.
-
Vang urine voor een kweek (al dan niet via een dipslide) bij een niet-zindelijk kind bij voorkeur op door middel van clean catch. Gebruik van een plaszakje geeft meer kans op contaminatie; kweken van urine uit een plaszakje wordt daarom ontraden.
Evaluatie
Zeer hoog risico op een onderliggende ernstige infectie of gecompliceerd beloop
-
alle kinderen met alarmsymptomen (zie [kader Alarmsymptomen]) of met uitval of instabiele ABCDE;
-
symptomen die wijzen op een ernstige infectie zijn bij deze kinderen aspecifiek of ontbreken. Omdat de vaccinaties bij kinderen jonger dan drie maanden nog onvoldoende bescherming bieden, is het risico op bacteriële verwekkers, zoals Haemophilus influenzae en de pneumokok, verhoogd. Door het immature immuunsysteem is de kans op een gecompliceerd beloop verhoogd;
-
alle kinderen jonger dan drie maanden met koorts zonder focus.
Alarmsymptomen
-
ernstig zieke indruk
-
verlaagd bewustzijn (reageert niet op sociale prikkels, wordt niet alert of blijft niet alert na stimulering)
-
zwak, op hoge toon of continu huilen
-
meningeale prikkelingsverschijnselen en/of bomberende fontanel
-
aanhoudend braken (braken gaat maar door, meerdere keren per uur, ook met lege maag, met of zonder diarree)
-
petechiën
-
bleek of grauw zien (bleek/vlekken/vlekkerig/gemarmerd)
-
verminderde huidturgor
-
ernstige tachy- en/of dyspneu (neusvleugelen, intercostale intrekkingen)
-
verminderde perifere circulatie (CRT > 3 sec.)
-
status epilepticus, focale neurologische tekenen, focale convulsies
Verhoogd risico op een onderliggende ernstige infectie of gecompliceerd beloop
-
kinderen tussen 1 en 3 maanden met koorts met bekend focus, waarbij een ongecompliceerd beloop aannemelijk is;
-
kinderen met een belaste voorgeschiedenis, bijvoorbeeld onderliggende pulmonale of cardiale pathologie, onvolledige vaccinatiestatus, immuungecompromitteerde kinderen, bijvoorbeeld bij het gebruik van immunosuppresiva, een recent verblijf in het buitenland of recent gearriveerde vluchtelingkinderen;
-
kinderen met klachten of symptomen die pleiten voor een verhoogd risico op een ernstige infectie (zie [kader Handvat voor het bepalen van het risico op een ernstige infectie of gecompliceerd beloop bij kinderen ouder dan drie maanden met koorts, al dan niet met bekend focus]).
Laag risico op een onderliggende ernstige infectie of gecompliceerd beloop
-
het focus van de infectie is duidelijk (bij kinderen ouder dan drie maanden). Het focus bepaalt voor een groot deel het beloop van de infectie. Meestal is het beloop gunstig, of eenvoudig gunstig te beïnvloeden. Voor een specifiek beleid wordt naar de desbetreffende standaarden verwezen;
-
koorts bij vaccinatie is aannemelijk als het kind in de afgelopen twee weken is gevaccineerd en er bij lichamelijk onderzoek geen aanwijzingen zijn voor een andere specifieke diagnose.17
Handvat voor het bepalen van het risico op een ernstige infectie of gecompliceerd beloop bij kinderen ouder dan drie maanden met koorts al dan niet met bekend focus17
-
kleur: door ouders gerapporteerde bleekheid;
-
activiteit: reageert niet normaal op sociale prikkels, wordt alleen alert na stimulering, minder actief, niet lachen, ziektebeloop anders dan eerdere ziekte-episoden;
-
respiratoir: neusvleugelen, crepitaties bij auscultatie, verhoogde ademhalingsfrequentie;
-
circulatie en hydratiestatus: verhoogde hartfrequentie, verminderde vochtinname bij zuigelingen, verminderde urineproductie;
-
overig: zwelling van een gewricht of ledemaat, niet kunnen belasten/gebruiken van een ledemaat, symptomen die kunnen passen bij de ziekte van Kawasaki.18
-
kleur: normale kleur van de huid, lippen en tong;
-
activiteit: normale reactie op sociale prikkels, tevreden/lachen, blijft alert of wordt snel alert, op krachtige en gebruikelijke wijze huilen, niet huilen;
-
respiratoir: normale ademhaling;
-
circulatie en hydratiestatus: normale kleur van de huid en ogen, vochtige slijmvliezen; goede vochtbalans;
-
overig: geen zwelling van gewricht of ledemaat, kan normaal gewicht dragen, normaal gebruik van ledematen, geen aanwijzingen voor de ziekte van Kawasaki,18 geen alarmsymptomen,
-
geen aanwijzingen voor een urineweginfectie.
Richtlijnen beleid
Voorlichting en zelfzorgadvies (telefonisch en na beoordeling)
-
Bij koorts is er sprake van een lichaamstemperatuur boven de 38 oC (rectaal gemeten). Koorts is (meestal) een signaal dat er een infectie is; meestal gaat het om een onschuldige virusinfectie.
-
Koorts zorgt voor meer vochtverlies. Daarom wordt geadviseerd extra drinken te geven.20 De meeste kinderen hebben geen trek als ze koorts hebben. Het is niet zinvol om erop aan te dringen dat het kind eet.
-
De temperatuur loopt bij gezonde kinderen in de avond iets op; dat is ook bij koorts het geval. De duur van de koorts kan wisselen. Als er bij de eerste presentatie geen complicaties zijn, heeft 50% van de kinderen op de vierde dag van de totale koortsperiode nog koorts, op de zevende dag is dit nog 25%. Op de tiende dag van de totale koortsperiode is 90% van de kinderen koortsvrij.21
-
Koorts op zich behoeft, ook na een vaccinatie, geen behandeling. Het gebruik van paracetamol of ibuprofen wordt daarom niet aangeraden. Wanneer er naast koorts ook pijn aanwezig is, is paracetamol, of als tweede keus ibuprofen, effectief en aan te raden.26 Een kind met koorts hoeft vanwege de koorts niet binnen of in bed te blijven. Dunne kleding en een niet te warme omgeving kunnen helpen het lichaam warmte kwijt te laten raken. Het aanbrengen van koude kompressen en het afsponzen wordt niet aangeraden.23
-
Antibiotica zijn meestal niet nodig. Antibiotica werken niet tegen virusinfecties. Antibiotica werken wel tegen infecties met bacteriën, maar vaak kan het lichaam bacteriën ook zelf opruimen.
-
De mate van ziek-zijn van het kind is belangrijker dan de hoogte van de koorts. Adviseer daarom het kind goed te observeren en te letten op gedragsverandering. Er is geen reden voor het meermaals per dag meten van de lichaamstemperatuur bij een kind met koorts in een klinisch goede conditie; eenmaal per dag op een vast moment van de dag volstaat. Als het kind zich niet ziek voelt, hoeft de temperatuur niet (meer) gemeten te worden. In aansluiting op de gegeven mondelinge voorlichting kunt u verwijzen naar Thuisarts.nl.
-
initiële symptomen van ernstige ziektebeelden dezelfde kunnen zijn als die van onschuldige virale infecties;
-
de diagnose onzeker kan zijn, en het ziektebeloop anders kan zijn dan verwacht;
-
in de differentiaaldiagnose een aantal ernstige ziekten kan staan, waaronder ziekten die snel progressief kunnen verlopen;
-
ook als de diagnose zeker is, er kans bestaat op een ernstige complicatie;
-
bepaalde patiënten, door comorbiditeit of leeftijd, een verhoogde kans hebben om zieker te worden of (ernstiger) complicaties te krijgen.
-
communicatie die aansluit bij de verwachtingen en bezorgdheid van de ouders. Ga na of de ouders en het kind de informatie hebben begrepen (begrijpen van de informatie, uitvoerbaarheid);
-
het verstrekken van consistente verbale of geschreven informatie over het te verwachten ongecompliceerd beloop (te verwachten duur van de koorts en beloop temperatuur gedurende de dag) en/of verwijzen naar Thuisarts.nl;
-
laten weten wat het normale beloop van de vastgestelde ziekte is; zo nodig wordt een (telefonische) herbeoordeling afgesproken;
-
het delen van de onzekerheid met de ouders, wanneer geen goede diagnose kan worden gesteld;
-
het benoemen van klachten/symptomen waarbij ouders opnieuw contact moeten opnemen: bij het optreden van alarmsignalen/symptomen (zie [kader Alarmsignalen bij telefonische triage] en [kader Alarmsymptomen]), bij verslechtering, een niet verwacht beloop van de ziekte en bij behoefte aan een herbeoordeling;
-
het maken van afspraken met de ouders als ze opnieuw contact zoeken: hoe en waar opnieuw hulp kan worden gevraagd;
-
een goede overdracht naar andere zorgverleners/zorgverlenende instanties.
Beleid en follow-up (na beoordeling)
-
Ernstig zieke kinderen en kinderen met een zeer hoog risico op een onderliggende ernstige infectie of gecompliceerd beloop worden direct naar de kinderarts verwezen.
-
Kinderen met een verhoogd risico op een onderliggende ernstige infectie of gecompliceerd beloop:
-
Instrueer de ouders/verzorgers bij achteruitgang eerder contact op te nemen (zie paragraaf voorlichting en zelfzorgadvies). Overweeg na 24-48 uur een (telefonische) herbeoordeling te (laten) doen, tenzij er een verhoogd risico op dehydratie is; doe dan na ongeveer vier uur een herbeoordeling. Bepaal het verdere beleid (conform deze standaard) aan de hand van deze herbeoordeling. Verwijs bij twijfel over de haalbaarheid van een herbeoordeling naar de kinderarts om de diagnostische onzekerheid te verkleinen (bijvoorbeeld door de familiaire context van de patiënt en/of twijfel of ouders het beloop goed kunnen monitoren). Diagnostische onzekerheid van de huisarts kan reden zijn om de kinderarts te consulteren of te verwijzen.
-
-
Kinderen met een laag risico op een onderliggende ernstige infectie of gecompliceerd beloop
-
Een afwachtend beleid is gerechtvaardigd;
-
Instrueer de ouders/verzorgers bij achteruitgang contact op te nemen (zie paragraaf voorlichting en zelfzorgadvies).
-
Medicamenteuze behandeling
| Gewicht (en leeftijd) | Oraal (tablet, oplostablet, kauwtablet, drank 24 mg/ml) | Rectaal (zetpil) |
|---|---|---|
| op basis van gewicht | 60 mg/kg/dag in 4 giften:4 dd 15 mg/kg | 60 mg/kg/dag in 3 giften:2-3 dd 20 mg/kg |
| 5-10 kg (3 mnd tot 1 jaar) | 4 dd 75-150 mg | 2-3 dd 1 zetpil 120-240 mg |
| 10-15 kg (1 tot 3 jaar) | 4 dd 150-225 mg | 2-3 dd 1 zetpil 240 mg |
| 15-20 kg (3 tot 5 jaar) | 4 dd 225-300 mg | 2-3 dd 1 zetpil 240-500 mg |
| 20-25 kg (5 tot 7 jaar) | 4 dd 300-375 mg | 2-3 dd 1 zetpil 500 mg |
| 25-30 kg (7 tot 9 jaar) | 4 dd 375-450 mg | 2-3 dd 1 zetpil 500 mg |
| 30-43 kg (9 tot 12 jaar) | 4 dd 450-650 mg | 2-3 dd 1 zetpil 500-1000 mg |
| 43-70 kg (12 tot 18 jaar) | 4 dd 650-1000 mg | 2-3 dd 1 zetpil 1000 mg |
| incidenteel max. 90 mg/kg/dag in 4 giften:4 dd 22,5 mg/kg gedurende maximaal 3 dg | incidenteel maximaal 90 mg/kg/dag in 3 giften: 3 dd 30 mg/kg gedurende maximaal 3 dg |
| Gewicht (en leeftijd) | Oraal | Rectaal |
|---|---|---|
| op basis van gewicht | 20 mg/kg/dag in 3-4 giften:4 dd 5 mg/kg max. gedurende 3 dg | 20 mg/kg/dag in 3-4 giften: 4 dd 5 mg/kg max. gedurende 3 dg |
| 10-15 kg (1 tot 3 jaar) | 3 dd 3-5 ml drank (20 mg/ml) | 2 dd 0,5-1 zetpil 125 mg |
| 15-20 kg (3 tot 5 jaar) | 3-4 dd 5 ml drank (20 mg/ml) | 2 dd 1 zetpil 125 mg |
| 20-25 kg (5 tot 7 jaar) | 3-4 dd 5-6,5 ml drank (20 mg/ml)2 dd 200 mg (tablet, dragee, capsule) | 3-4 dd 1 zetpil 125 mg |
| 25-30 kg (7 tot 9 jaar) | 3-4 dd 6,5-7,5 ml drank (20 mg/ml)2-3 dd 200 mg (tablet, dragee, capsule) | 4-5 dd 1 zetpil 125 mg |
| 30-43 kg (9 tot 12 jaar) | 3-4 dd 200 mg (tablet, dragee, capsule) | 4-6 dd 1 zetpil 125 mg |
| 43-70 kg (12 tot 18 jaar) | 2-3 dd 400 mg (tablet, dragee, capsule) | ? |
Verwijzing
-
alle kinderen jonger dan 1 maand met een temperatuur hoger dan 38 oC;
-
alle kinderen van 1 tot 3 maanden met een temperatuur hoger dan 38 oC, tenzij er een duidelijk focus voor de koorts is en een ongecompliceerd beloop aannemelijk is;
-
aanwezigheid van alarmsymptomen;
-
vermoeden van meningitis of sepsis;
-
vermoeden van de ziekte van Kawasakiziekte van Kawasaki;
-
vermoeden van een ernstige infectie waarbij de behandeling in de eerste lijn onvoldoende veiligheid lijkt te bieden;
-
behoefte aan diagnostische zekerheid.
Koortsconvulsie
Kenmerken koortsconvulsie
-
een aanhoudende strekkramp (tonisch gedeelte), gevolgd door een serie gegeneraliseerde schokken (clonisch gedeelte), waarna een postictale periode van verlaagd bewustzijn optreedt met ten slotte volledig herstel binnen zestig minuten;
-
treedt op bij kinderen in de leeftijd van 6 maanden tot 6 jaar;
-
treedt op bij koorts (≥ 38 °C);
-
treedt op bij kinderen met een voorgeschiedenis zonder neurologische aandoening, zoals hersenbeschadiging, stofwisselingsziekte, mentale achterstand;
-
duurt niet langer dan een kwartier;
-
geen neurologische uitvalsverschijnselen postictaal.
-
focale aspecten of recidief in dezelfde koortsperiode, met name binnen 24 uur;
-
geen volledig herstel na zestig minuten;
-
treedt op bij kinderen jonger dan zes maanden of vanaf de leeftijd van zes jaar;
-
duurt langer dan een kwartier;
-
neurologische aandoening in de voorgeschiedenis;
-
neurologische uitvalsverschijnselen postictaal.
Richtlijnen diagnostiek
Richtlijnen beleid
Voorlichting en advies
Diagnostiek, medicamenteuze behandeling en follow-up
-
Kinderen jonger dan 6 maanden: 2,5 mg diazepam rectaal;
-
Kinderen met een leeftijd van 6 maanden tot 3 jaar: 5 mg diazepam rectaal;
-
Kinderen ouder dan 3 jaar: 10 mg diazepam rectaal.
Verwijzing bij koortsconvulsie
-
atypische koortsconvulsie;
-
tekenen van meningitis: meningeale prikkelingsverschijnselen, persisterende focale uitval, petechiën en/of verlaagd bewustzijn.
| Aandoening | Kenmerken |
|---|---|
| Gastro-enteritis |
|
| Herpes simplex encephalitis |
|
| Ziekte van Kawasaki |
|
| Onderste luchtweginfectiesPneumonie |
|
| Bronchiolitis |
|
| Meningitis | Meest voorkomende symptomen:
|
| Meningitis (vervolg) | Meest voorkomende symptomen jonger dan 1 jaar:
|
| Meningokokkenziekte |
|
| Sepsis |
|
| Septische artritis |
|
| Urineweginfectie |
|
| Vlekjesziekten (exantheem) | Virusinfecties kunnen met exantheem gepaard gaan. Denk bij vluchtelingenkinderen, die vaak niet of onvoldoende gevaccineerd zijn ook aan mazelen en rode hond/rubella (zie en |
Literatuur
- 1.Bij verwijzing naar NHG-producten: zie www.nhg.org.
- 2.Almond S, Mant D, Thompson M. Diagnostic safety-netting. Br J Gen Pract 2009;59:872-4; discussion 4.
- 3.Ayusawa M, Sonobe T, Uemura S, Ogawa S, Nakamura Y, Kiyosawa N, et al. Revision of diagnostic guidelines for kawasaki disease (the 5th revised edition). Pediatr Int 2005;47:232-4.
- 4.Baker MD, Fosarelli PD, Carpenter RO. Childhood fever: Correlation of diagnosis with temperature response to acetaminophen. Pediatrics 1987;80:315-8.
- 5.Baumann RJ, Duffner PK. Treatment of children with simple febrile seizures: The aap practice parameter. American academy of pediatrics. Pediatr Neurol 2000;23:11-7.
- 6.Behrman RE, Kliegman RM, Jenson HB. Nelson textbook of pediatrics. 17th edition ed. Philadelphia, Pennsylvania: Saunders, 2004.
- 7.Berger RM, Berger MY, Van Steensel-Moll HA, Dzoljic-Danilovic G, Derksen-Lubsen G. A predictive model to estimate the risk of serious bacterial infections in febrile infants. Eur J Pediatr 1996;155:468-73.
- 8.Bernheim HA, Block LH, Atkins E. Fever: Pathogenesis, pathophysiology, and purpose. Ann Intern Med 1979;91:261-70.
- 9.Biddle C. The neurobiology of the human febrile response. AANA J 2006;74:145-50.
- 10.Black S, Shinefield H, Baxter R, Austrian R, Bracken L, Hansen J, et al. Postlicensure surveillance for pneumococcal invasive disease after use of heptavalent pneumococcal conjugate vaccine in Northern California Kaiser Permanente. Pediatr Infect Dis J 2004;23:485-9.
- 11.Bleeker SE, Derksen-Lubsen G, Grobbee DE, Donders AR, Moons KG, Moll HA. Validating and updating a prediction rule for serious bacterial infection in patients with fever without source. Acta Paediatr 2007;96:100-4.
- 12.Blumenthal I. What parents think of fever. Fam Pract 1998;15:513-8.
- 13.Brouwer OF, Kamphuis DJ, Begeer JH. Koortsconvulsies: Prognose en behandeling. Ned Tijdschr Geneeskd 1996;140:1801.
- 14.Cabral C, Horwood J, Hay AD, Lucas PJ. How communication affects prescription decisions in consultations for acute illness in children: A systematic review and meta-ethnography. BMC Fam Pract 2014;15:63.
- 15.Craig JV, Lancaster GA, Williamson PR, Smyth RL. Temperature measured at the axilla compared with rectum in children and young people: Systematic review. BMJ 2000;320:1174-8.
- 16.Crocetti M, Moghbeli N, Serwint J. Fever phobia revisited: Have parental misconceptions about fever changed in 20 years? Pediatrics 2001;107:1241-6.
- 17.De Bont EG, Francis NA, Dinant GJ, Cals JW. Parents’ knowledge, attitudes, and practice in childhood fever: An internet-based survey. Br J Gen Pract 2014a;64:e10-6.
- 18.De Bont EG, Brand PL, Dinant GJ, Van Well GT, Cals J. Wel of geen paracetamol bij kinderen met koorts? Ned Tijdschr Geneeskd 2014b;158:A6636.
- 19.De Bont EG, Loonen N, Hendrix DA, Lepot JM, Dinant GJ, Cals JW. Childhood fever: A qualitative study on parents’ expectations and experiences during general practice out-of-hours care consultations. BMC Fam Pract 2015a;16:131.
- 20.De Bont EG, Peetoom KK, Moser A, Francis NA, Dinant GJ, Cals JW. Childhood fever: A qualitative study on gps’ experiences during out-of-hours care. Fam Pract 2015b;32:449-55.
- 21.Dinarello CA. Interleukin-1 and the pathogenesis of the acute-phase response. N Engl J Med 1984;311:1413-8.
- 22.Dinarello CA. Infection, fever, and exogenous and endogenous pyrogens: Some concepts have changed. J Endotoxin Res 2004;10:201-22.
- 23.Dinarello CA, Cannon JG, Wolff SM. New concepts on the pathogenesis of fever. Rev Infect Dis 1988;10:168-89.
- 24.Du Perron LJ, Op de Coul ME, Lucassen WAM. De ziekte van Kawasaki: Tijdige diagnose essentieel. Huisarts Wet 2014;57:370-2.
- 25.Elshout G, Monteny M, Van der Wouden JC, Koes BW, Berger MY. Duration of fever and serious bacterial infections in children: A systematic review. BMC Fam Pract 2011;12:33.
- 26.Elshout G, Kool M, Bohnen AM, Koes BW, Moll HA, Berger MY. Predicting prolonged duration of fever in children: A cohort study in primary care. Br J Gen Pract 2015;65:e578-84.
- 27.Endres S, Van der Meer JW, Dinarello CA. Interleukin-1 in the pathogenesis of fever. Eur J Clin Invest 1987;17:469-74.
- 28.Eskerud JR, Hoftvedt BO, Laerum E. Fever: Knowledge, perception and attitudes. Results from a Norwegian population study. Fam Pract 1991;8:32-6.
- 29.Fields E, Chard J, Murphy MS, Richardson M. Assessment and initial management of feverish illness in children younger than 5 years: Summary of updated nice guidance. BMJ 2013;346:f2866.
- 30.Fleming S, Gill P, Jones C, Taylor JA, Van den Bruel A, Heneghan C, et al. Validity and reliability of measurement of capillary refill time in children: A systematic review. Arch Dis Child 2015a;100:239-49.
- 31.Fleming S, Gill P, Jones C, Taylor JA, Van den Bruel A, Heneghan C, et al. The diagnostic value of capillary refill time for detecting serious illness in children: A systematic review and meta-analysis. PLoS One 2015b;10:e0138155.
- 32.Giesen PHJ, Braspenning J. Huisartsenpost: Gewone klachten met acuut karakter. Huisarts Wet 2004;47:177.
- 33.Goh PL, Lee SW, Wong EH. Predictors of serious bacterial infection in children aged 3 to 36 months with fever without source. Singapore Med J 2006;47:276-80.
- 34.Granier S, Owen P, Pill R, Jacobson L. Recognising meningococcal disease in primary care: Qualitative study of how general practitioners process clinical and contextual information. Br Med J 1998:276.
- 35.Gupta H, Shah D, Gupta P, Sharma KK. Role of paracetamol in treatment of childhood fever: A double-blind randomized placebo controlled trial. Indian Pediatr 2007;44:903-11.
- 36.Haddon RA, Barnett PL, Grimwood K, Hogg GG. Bacteraemia in febrile children presenting to a pae3iatric emergency department. Med J Aust 1999;170:475-8.
- 37.Hsiao AL, Chen L, Baker MD. Incidence and predictors of serious bacterial infections among 57- to 180-day-old infants. Pediatrics 2006;117:1695-701.
- 38.Hulp CF. Farmacotherapeutisch kompas 2007. Amstelveen: College voor zorgverzekeringen, 2007.
- 39.Isaacman DJ, Burke BL. Utility of the serum c-reactive protein for detection of occult bacterial infection in children. Arch Pediatr Adolesc Med 2002;156:905-9.
- 40.Isaacman DJ, Shults J, Gross TK, Davis PH, Harper M. Predictors of bacteremia in febrile children 3 to 36 months of age. Pediatrics 2000;106:977-82.
- 41.Jones CH, Neill S, Lakhanpaul M, Roland D, Singlehurst-Mooney H, Thompson M. Information needs of parents for acute childhood illness: Determining ‘what, how, where and when’ of safety netting using a qualitative exploration with parents and clinicians. BMJ Open 2014;4:e003874.
- 42.Kai J. What worries parents when their preschool children are acutely ill, and why: A qualitative study. Br.Med.J. 1996;313:983.
- 43.Kist-van Holthe JE, Van der Heijden AJ. Dehydratie ten gevolge van gastro-enteritis bij kinderen. Ned Tijdschr Geneeskd 1999;143:193-6.
- 44.Kool M. Febrile children at a general practice out-of-hours service [proefschrift] (2015). Rotterdam, 2015.
- 45.Kool M, Elshout G, Moll HA, Koes BW, Van der Wouden JC, Berger MY. Duration of fever and course of symptoms in young febrile children presenting with uncomplicated illness. J Am Board Fam Med 2013;26:445-52.
- 46.Kourtis AP, Sullivan DT, Sathian U. Practice guidelines for the management of febrile infants less than 90 days of age at the ambulatory network of a large pediatric health care system in the united states: Summary of new evidence. Clin.Pediatr.(Phila) 2004;43:11-6.
- 47.Lamberts H. In het huis van de huisarts: Verslag van het transitieproject. Lelystad: Meditekst, 1994.
- 48.Lee GM, Harper MB. Risk of bacteremia for febrile young children in the post-haemophilus influenzae type b era. Arch Pediatr Adolesc Med 1998;152:624-8.
- 49.Lynch T, Bialy L, Kellner JD, Osmond MH, Klassen TP, Durec T, et al. A systematic review on the diagnosis of pediatric bacterial pneumonia: When gold is bronze. PLoS One 2010;5:e11989.
- 50.Maguire S, Ranmal R, Komulainen S, Pearse S, Maconochie I, Lakhanpaul M, et al. Which urgent care services do febrile children use and why? Arch Dis Child 2011;96:810-6.
- 51.Meremikwu M, Oyo-Ita A. Paracetamol for treating fever in children. Cochrane Database Syst Rev 2002:CD003676.
- 52.Meremikwu M, Oyo-Ita A. Physical methods for treating fever in children. Cochrane Database Syst Rev 2003:Cd004264.
- 53.Mewasingh LD. Febrile seizures. BMJ Clin Evid 2014;2014.
- 54.Moll van Charante EP, Van Steenwijk-Opdam PC, Bindels PJ. Out-of-hours demand for gp care and emergency services: Patients’ choices and referrals by general practitioners and ambulance services. BMC Fam Pract 2007;8:46.
- 55.Monteny M, Berger MY, Van der Wouden JC, Broekman BJ, Koes BW. Triage of febrile children at a gp cooperative: Determinants of a consultation. Br J Gen Pract 2008;58:242-7.
- 56.Nederlandse Vereniging voor Neurologie. Richtlijnen epilepsie. Utrecht: Nederlandse Vereniging voor Neurologie, 2015.
- 57.NICE. Fever in under 5s: Assessment and initial management. Manchester: 2013.
- 58.Nijman RG, Oostenbrink R, Dons EM, Bouwhuis CB, Moll HA. Parental fever attitude and management: Influence of parental ethnicity and child’s age. Pediatr Emerg Care 2010;26:339-42.
- 59.Nijman RG, Thompson M, Van Veen M, Perera R, Moll HA, Oostenbrink R. Derivation and validation of age and temperature specific reference values and centile charts to predict lower respiratory tract infection in children with fever: Prospective observational study. BMJ 2012;345:e4224.
- 60.Nijman RG, Vergouwe Y, Thompson M, Van Veen M, Van Meurs AH, Van der Lei J, et al. Clinical prediction model to aid emergency doctors managing febrile children at risk of serious bacterial infections: Diagnostic study. BMJ 2013;346:f1706.
- 61.NVK. Richtlijn urineweginfecties bij kinderen (2010). http://www.nvk.nl/Portals/0/richtlijnen/uwi/richtlijnuwi.pdf.
- 62.NVK. Richtlijn dehydratie bij kinderen (2012). http://www.nvk.nl/Portals/0/richtlijnen/dehydratie/samenvatting.pdf.
- 63.NVK. Richtlijn koorts in de tweede lijn bij kinderen van 0 - 16 jaar (2013) http://www.nvk.nl/Portals/0/richtlijnen/koorts/koortsrichtlijn.pdf.
- 64.Offringa M, Moyer VA. An evidence-based approach to managing seizures associated with fever in children. West J Med 2001;175:254-9.
- 65.Offringa M, Hazebroek-Kampschreur AA, Derksen-Lubsen G. Prevalence of febrile seizures in dutch schoolchildren. Paediatr Perinat Epidemiol. 1991;5:181-8.
- 66.Palafox M, Guiscafre H, Reyes H, Munoz O, Martinez H. Diagnostic value of tachypnoea in pneumonia defined radiologically. Arch Dis Child 2000;82:41-5.
- 67.Pulliam PN, Attia MW, Cronan KM. C-reactive protein in febrile children 1 to 36 months of age with clinically undetectable serious bacterial infection. Pediatrics 2001;108:1275-9.
- 68.Richardson AC, Roghmann KJ, White KC. Use of clinical observation scales following antipyretic therapy to predict serious illness in febrile children. Am J Dis Child 1999;144:435-.
- 69.Richardson M, Lakhanpaul M. Assessment and initial management of feverish illness in children younger than 5 years: Summary of nice guidance. BMJ 2007;334:1163-4.
- 70.Robbins, Cotran R. Pathologic basis of disease. 7th ed: Saunders, 2004.
- 71.Roberts NJ, Jr. Temperature and host defense. Microbiol Rev 1979;43:241-59.
- 72.Roland D, Jones C, Neill S, Thompson M, Lakhanpaul M. Safety netting in healthcare settings: What it means, and for whom? Arch Dis Child Educ Pract Ed 2014;99:48-53.
- 73.Roord JJ, Kaandorp CJE. CBO-richtlijn ‘bacteriele meningitis’. Ned Tijdschr Geneeskd 2001:211-4.
- 74.Rosenbloom E, Finkelstein Y, Adams-Webber T, Kozer E. Do antipyretics prevent the recurrence of febrile seizures in children? A systematic review of randomized controlled trials and meta-analysis. Eur J Paediatr Neurol 2013;17:585-8.
- 75.Sadleir LG, Scheffer IE. Febrile seizures. BMJ 2007;334:307-11.
- 76.Shamo’on H, Hawamdah A, Haddadin R, Jmeian S. Detection of pneumonia among children under six years by clinical evaluation. East Mediterr Health J 2004;10:482-7.
- 77.Speelman-Verburgh ME, Bruynzeels MA, Van Suylekom-Smit LWA, Van der Velden J, Hoes AW, Van der Wouden JC. De incidentie van koortsconvulsies bij kinderen van 3-72 maanden oud. Ned Tijdschr Geneeskd 1996;140:664-7.
- 78.Swingler GH. Radiologic differentiation between bacterial and viral lower respiratory infection in children: A systematic literature review. Clin Pediatr (Phila) 2000;39:627-33.
- 79.Taylor C. Managing infants with pyrexia. Nurs Times 2006;102:42-3.
- 80.Taylor JA, Del Beccaro M, Done S, Winters W. Establishing clinically relevant standards for tachypnea in febrile children younger than 2 years. Arch Pediatr Adolesc Med 1995;149:283-7.
- 81.Teach SJ, Fleisher GR. Duration of fever and its relationship to bacteremia in febrile outpatients three to 36 months old. The occult bacteremia study group. Pediatr Emerg Care 1997;13:317-9.
- 82.Thompson MJ, Ninis N, Perera R, Mayon-White R, Phillips C, Bailey L, et al. Clinical recognition of meningococcal disease in children and adolescents. Lancet 2006;367:397-403.
- 83.Torrey SB, Henretig F, Fleisher G, Goldstein RM, Ardire A, Ludwig S, et al. Temperature response to antipyretic therapy in children: Relationship to occult bacteremia. Am J Emerg Med 1985;3:190-2.
- 84.Trautner BW, Caviness AC, Gerlacher GR, Demmler G, Macias CG. Prospective evaluation of the risk of serious bacterial infection in children who present to the emergency department with hyperpyrexia (temperature of 106 degrees f or higher). Pediatrics 2006;118:34-40.
- 85.Uhari M, Rantala H, Vainionpaa L, Kurttila R. Effect of acetaminophen and of low intermittent doses of diazepam on prevention of recurrences of febrile seizures. J Pediatr 1995;126:991-5.
- 86.Van den Bruel A, Thompson M, Buntinx F, Mant D. Clinicians’ gut feeling about serious infections in children: Observational study. BMJ 2012;345:e6144.
- 87.Van den Bruel A, Aertgeerts B, Bruyninckx R, Aerts M, Buntinx F. Signs and symptoms for diagnosis of serious infections in children: A prospective study in primary care. Br J Gen Pract 2007;57:538-46.
- 88.Van den Bruel A, Haj-Hassan T, Thompson M, Buntinx F, Mant D. Diagnostic value of clinical features at presentation to identify serious infection in children in developed countries: A systematic review. Lancet 2010;375:834-45.
- 89.Van den Bruel A, Thompson MJ, Haj-Hassan T, Stevens R, Moll H, Lakhanpaul M, et al. Diagnostic value of laboratory tests in identifying serious infections in febrile children: Systematic review. BMJ 2011;342:d3082.
- 90.Van der Linden MW, Westert GP, De Bakker DH, Schellevis FG. Tweede nationale studie naar ziekten en verrichtingen in de huisartspraktijk: Klachten en aandoeningen in de bevolking en in de huisartspraktijk. Bilthoven: RIVM, 2004.
- 91.Van Eeuwijk JS, Brand PLP. ‘Nekstijfheid’ bij kinderen: Wel of geen meningitis? Ned Tijdschr Geneeskd 2003;321-3.
- 92.Van Ierland Y, Elshout G, Berger MY, Vergouwe Y, De Wilde M, Van der Lei J, et al. Translation of clinical prediction rules for febrile children to primary care practice: An observational cohort study. Br J Gen Pract 2015;65:e224-33.
- 93.Van Stuijvenberg M, De Vos S, Tjiang GC, Steyerberg EW, Derksen-Lubsen G, Moll HA. Parents’ fear regarding fever and febrile seizures. Acta Paediatr 1999;88:618-22.
- 94.Veldhoen ES, Wolfs TF, Van Vught AJ. Changes in infectious disease mortality among children in the netherlands. Eur J Pediatr 2009;168:465-8.
- 95.Verbakel JY, Lemiengre MB, De Burghgraeve T, De Sutter A, Aertgeerts B, Bullens DM, et al. Validating a decision tree for serious infection: Diagnostic accuracy in acutely ill children in ambulatory care. BMJ Open 2015;5:e008657.
- 96.Verbakel JY, Van den Bruel A, Thompson M, Stevens R, Aertgeerts B, Oostenbrink R, et al. How well do clinical prediction rules perform in identifying serious infections in acutely ill children across an international network of ambulatory care datasets? BMC Med 2013;11:10.
- 97.Verity CM, Butler NR, Golding J. Febrile convulsions in a national cohort followed up from birth. I--prevalence and recurrence in the first five years of life. Br Med J (Clin Res Ed) 1985;290:1307-10.
- 98.Verity CM, Greenwood R, Golding J. Long-term intellectual and behavioral outcomes of children with febrile comvulsions. N Engl J Med 1998;338:1723.
- 99.Vink R, Offringa M, Van der Does E. Het beleid van huisartsen bij convulsies met koorts. Huisarts Wet 1990;33:263-7.
- 100.Weisse ME, Miller G, Brien JH. Fever response to acetaminophen in viral vs. Bacterial infections. Pediatr Infect Dis J 1987;6:1091-4.
- 101.Whybrew K, Murray M, Morley C. Diagosing fever by touch: Observational study. Br Med J 1998;317:321.
- 102.Winterberg DH. Exanthemen bij kinderen. Ned Tijdschr Geneeskd 1996;140:1494.
- 103.Yamamoto LT, Wigder HN, Fligner DJ, Rauen M, Dershewitz RA. Relationship of bacteremia to antipyretic therapy in febrile children. Pediatr Emerg Care 1987;3:223-7.
- 104.Yim D, Curtis N, Cheung M, Burgner D. An update on kawasaki disease ii: Clinical features, diagnosis, treatment and outcomes. J Paediatr Child Health 2013;49:614-23.
- 105.Zhen C, Xia Z, Long L, Pu Y. Accuracy of infrared ear thermometry in children: A meta-analysis and systematic review. Clin Pediatr (Phila) 2014;53:1158-65.
- 106.Zhen C, Xia Z, Ya Jun Z, Long L, Jian S, Gui Ju C, et al. Accuracy of infrared tympanic thermometry used in the diagnosis of fever in children: A systematic review and meta-analysis. Clin Pediatr (Phila) 2015;54:114-26.
Reacties
Er zijn nog geen reacties.